Je přáním všech, aby těhotenství probíhala správně, bez komplikací a měla šťastný konec pro matku i dítě. A většina těhotenství tak skutečně probíhá. Existují však stavy, které i přes veškerou moderní péči postihují část těhotných bez ohledu na to, ve které zemi se nachází. Je stále obtížně přijatelné, že ve světě ročně umírá přibližně 330 000 žen v souvislosti s těhotenstvím, porodem a šestinedělím, přičemž ještě před 20 lety to bylo více než 580 000 žen za rok. Za pouhých 15 let došlo ke snížení mateřské úmrtnosti ve světě o cca 43 %, což je skvělé. Ambice, které vyjádřila OSN v Rozvojových cílech tisíciletí, byly ale vyšší (75 %). K největšímu poklesu došlo v Asii, k nejmenšímu naopak v Africe.

Tradičně se uvádí, že nejčastějším důvodem mateřského úmrtí je peripartální* krvácení, na které připadá více než čtvrtina všech mateřských úmrtí. Se zlepšující se péčí ve světě, zejména se stoupajícím počtem porodů vedených zdravotníkem, ale počet žen umírajících na krvácivé komplikace klesá a do popředí se dostávají komplikace spojené s hypertenzními stavy. Vzhledem k fascinujícímu vývoji nových diagnostických metod a k novým možnostem prevence se ale také zde dá očekávat, že ke zlepšení dojde i v této oblasti. Je to jedna z priorit současné perinatologie, neboť ve světě každý rok zemře cca 500 000 novorozenců na důsledky mateřské preeklampsie (FIGO*). Při své dvacetileté práci porodníka pracujícího jednak v ČR a jednak v zemích s insuficientní nebo zcela nedostupnou porodnickou péčí jsem měl možnost vývoj důvodů mortality pozorovat na vlastní oči a zároveň zažít porodnické stavy, které díky kvalitní práci porodních asistentek a lékařů již u nás téměř nevidíme. Mám na mysli především eklamptické záchvaty, krvácení do mozku z důvodu nekorigované hypertenze, otoky mozku v důsledku pozdní diagnostiky a další zásadní komplikace charakteru abrupce* placenty nebo selhání jater. Na gynekologicko-porodnickém oddělení Národní nemocnice v Dili ve Východním Timoru, kde jsem měl možnost v posledních 15 letech opakovaně pracovat, umíralo v letech 2016–2019 ročně 18–40 rodiček, přičemž ve všech čtyřech letech byl podíl zemřelých na hypertenzní komplikace více než tříčtvrtinový a postupně narůstal.
Hypertenzní stavy v těhotenství tvoří širokou skupinu onemocnění, která se sice navenek projevují stejně (zvýšeným krevní tlakem), ale patofyziologii mají odlišnou. Dělí se na 4 základní skupiny:
- preexistující (chronická) hypertenze (CHT; primární nebo sekundární)
- těhotenstvím indukovaná hypertenze (TIH)
- preeklampsie (PE) / eklampsie
- superponovaná preeklampsie (tzn. PE nasedající na chronickou hypertenzi)
Do skupiny PE patří i vzácné stavy, jako je například HELLP* syndrom anebo HELLP syndromu podobné a od sebe obtížně odlišitelné stavy spojené s klinickými a laboratorními známkami trombotických mikroangiopatií* (TMA), jejichž nejčastějším zástupcem je aHUS (atypický hemolyticko-uremický syndrom) a TTP (trombotická trombocytopenická purpura).
Preeklampsie
Preeklampsie je daleko komplexnějším onemocněním než hypertenze vztažená ke graviditě. Jedná se o idiopatickou multisystémovou poruchu, která se objevuje pouze u lidské gravidity a během šestinedělí. Přesněji řečeno je preeklampsie onemocněním placenty, protože ji nacházíme i u těhotenství, které produkuje trofoblast, ale žádnou tkáň plodu, jmenovitě u kompletní molární gravidity.* PE se podílí na zvýšení mateřské a perinatální mortality i morbidity a také na zvýšení prematurity a intrauterinní růstové retardace. Incidence tohoto onemocnění se pohybuje mezi 4 až 8 %. Vzhledem k časté nutnosti předčasného ukončení gravidity při ohrožení života matky nebo plodu je významná rovněž nezralost plodu – prematurita kolísá (15–40 %), perinatální mortalita je vysoká (4–28 ‰). PE může být provázena edémy, poruchou hemokoagulace a známkami jaterního poškození. Stupňuje-li se tento vývoj a přidají-li se další orgánové léze a tonicko-klonické křeče, jde o eklampsii.
PE je dvoustupňové onemocnění. Prvotní faktory patogenetického řetězce působí již v časném těhotenství – porucha placentace, pokles průtoku v uteroplacentárním řečišti a poškození endotelu drobných cév. Teprve ve druhé polovině gravidity dochází ke klinické manifestaci tohoto onemocnění. Vaskulopatie poškodí nejprve ledvinné glomeruly a následně i další orgány. Vzestup krevního tlaku je pravděpodobně nefrogenního původu. Vzniká hepatopatie, která je spoluzodpovědná za poruchu hemokoagulace (diseminovaná intravaskulární koagulace – DIC, tromboembolická nemoc – TEN). Dále se prohlubuje periferní vazokonstrikce, dochází k hemokoncentraci. Snížení perfuze placentou je zodpovědné za intrauterinní růstovou retardaci plodu. Ve druhé polovině těhotenství a především až ve III. trimestru dochází k výskytu zmíněných klinických projevů preeklampsie – ke zvýšení krevního tlaku, proteinurii, edémům, hyperurikémii, elevaci jaterních enzymů a eventuálně i k trombocytopenii. Matka je při PE ohrožena intrakraniálním krvácením, abrupcí placenty, poškozením ledvin, plod intrauterinně strádá v důsledku zhoršené placentární perfuze (intrauterinní růstová retardace, hypoxie). Při tomto pro těhotenství specifickém idiopatickém onemocnění dochází tedy k multisystémovému poškození organismu, které postihuje především vitálně důležité parenchymatózní orgány – ledviny, játra, mozek, plíce, placentu, krvetvorný systém a cévy. Někdy probíhá preeklampsie ale zcela atypicky a může předstírat jinou chorobu. Je proto třeba věnovat nejvyšší pozornost diferenciální diagnostice.
HELLP syndrom
Do skupiny PE řadíme i další velmi vzácnou těhotenskou komplikaci, tzv. HELLP syndrom. Jde o stav vázaný na těhotenství a projevující se buď v kombinaci s klasickými příznaky PE (hypertenze, proteinurie), nebo, méně častěji, bez těchto známek jako zcela odlišný klinický stav projevující se bolestí hlavy, poruchou vidění, epigastrickou bolestí, otoky a/nebo nauzeou. V popředí klinického obrazu dominuje téměř vždy bolest v epigastriu nebo v pravém podžebří (80–90 % případů). Mezi typické klinické známky patří také bolest hlavy (30–60 %), přibližně 20 % pacientek trpí poruchami vidění. Dalšími varovnými příznaky jsou nauzea a zvracení. Významné jsou i nespecifické příznaky popisované jako „flu-like syndrom“. Hypertenze bývá udávána u 80–85 % pacientek s HELLP syndromem. Na HELLP syndrom musíme pomýšlet nejen v těhotenství, ale i v časném puerperiu*. Syndrom HELLP je spojen se signifikantně horšími perinatologickými výsledky – mateřské a novorozenecké morbidity
a mortality. Jeho predikce není možná a diagnóza bývá stanovena až na základě klinických příznaků. Kauzální terapií je ukončení gravidity a symptomatická terapie ženy před porodem a po něm. Incidence je velmi nízká, pravděpodobně méně než 0,1 % všech těhotných. Více než 90 % všech případů syndromu HELLP se rozvíjí před porodem.
Etiologie
Etiologie syndromu HELLP je shodná s etiologií preeklampsie. Podstatou onemocnění je poškození endotelu s generalizovaným vazospasmem v důsledku poruchy cytotrofoblastické invaze do spirálních arteriol, což způsobuje poškození remodelingu placentárních artérií. Stav postupně vede ke generalizované endoteliální dysfunkci, která je následně příčinou klinických projevů preeklampsie a HELLP syndromu, protože vede k hypertenzi, zvýšené vaskulární permeabilitě způsobující proteinurii a ke koagulopatii. U pacientek s HELLP syndromem způsobují vazokonstrikce a ischemie v důsledku trombotické mikroangiopatické vaskulopatie jaterní poškození. Aktivace endotelu tak stojí ve středu patofyziologckého mechanismu PE i HELLP syndromu.
Stanovení diagnózy
Typickým laboratorním obrazem, ze kterého pramení i samotný název syndromu, jsou hemolýza (H – hemolysis), elevace jaterních testů (EL – elevated liver enzymes) a trombocytopenie (LP – low platelet). Diagnostická kritéria HELLP syndromu jsou definována v klasifikačním systému Mississippi, který člení HELLP syndrom do 3 tříd podle závažnosti, přičemž rozhodující je počet trombocytů (1. třída, Tro <50 × 109/l, 2. třída 50–100 × 109/l, 3. třída 100–150 × 109/l), dalšími parametry jsou elevace jaterních enzymů a LDH.
Hemolýza je způsobena mechanickým poškozením červených krvinek, k němuž dochází zejména kvůli překážkám v mikrocirkulaci v podobě fibrinových depozit. Významnou roli hraje i lokální vazospasmus. Dochází k poškození erytrocytů a vznikají nepravidelné buňky nazývané schistocyty. Destrukce erytrocytů vede k elevaci laktátdehydrogenázy (LD) a snížení hladiny haptoglobinu. Nízká hladina haptoglobinu je tak velmi citlivým markerem hemolýzy už při jejím nízkém stupni.
K trombocytopenii v případě HELLP syndromu dochází na základě konzumpce krevních destiček. Trombocyty jsou aktivovány, adherují na poškozený endotel a dochází ke zkrácení délky jejich přežití.
Zvýšení hladin transamináz je dokladem poškození membrány jaterních buněk. U většiny zdravých těhotných nedochází v průběhu těhotenství k vzestupu hladin jaterních enzymů, proto považujeme za abnormální hodnotu již hladinu ≥0,69 μkat/l. Za jasně patologickou je pak považována hodnota 1,17 μkat/l a vyšší.
Laboratorní vyšetření
Laboratorní vyšetření hraje v diagnostice PE a HELLP syndromu zásadní roli a s objevem angiogenních a antiangiogenních markerů se péče nesmírně zkvalitnila: U všech případů s podezřením na HELLP se vyšetřuje:
- krevní obraz (hemoglobin, hematokrit, trombocyty)
- iontogram, jaterní testy (ALT, AST), LD, bilirubin, kyselina močová, urea, kreatinin
- celková bílkovina, albumin
- koagulogram, včetně fibrinogenu, AT III a fibrin degradačních produktů
- proteinurie – orientační vyšetření moči a kvantitativní proteinurie
- schistocyty, haptoglobin – je-li dostupné
- poměr sFlt/PlGF
U velmi časných případů HELLP (před 25. týdnem) navíc:
- antikardiolipinové protilátky
- lupus antikoagulans
Individuálně:
- panel hepatitid
- stanovení arteriálních plynů apod.
Zlomem v klinické praxi bylo zavedení vyšetření angiogenních a antiangiogenních markerů sFlt-1 a PlGF a stanovení jejich poměru (S/P). Nejdůležitější informací jsou hodnoty negativní s velikou pravděpodobností vylučující PE v následujících 1–4 týdnech; a hodnoty kritické, které naopak predikují nutnost ukončení gravidity do cca 48 hodin (Tab. 1).
Diferenciální diagnostika
Při přítomnosti typických subjektivních a objektivních potíží těhotné (bolest hlavy, epigastrická bolest, nauzea, poruchy vidění, typické laboratorní poruchy ve spojení s graviditou) je stanovení diagnózy poměrně snadné. Je ovšem nutno pomýšlet i na jiné choroby, které mohou HELLP syndrom imitovat nebo ztěžovat jeho diagnostiku.
Trombocytopenii nacházíme přibližně u 7–10 % těhotných žen. Výskyt některých trombocytopenií je spojen jen s graviditou, jiné se mohou vyskytovat u žen všech věkových kategorií i mimo graviditu. Mezi nejčastější příčiny trombocytopenie patří pseudotrombocytopenie zjištěná in vitro, kam patří i chladová aglutinace trombocytů. Benigní gestační trombocytopenie se vyskytuje až u 5–7 % normálních těhotenství a nezpůsobuje žádné komplikace. Až 15 % žen s preeklampsií má rovněž trombocytopenii, destičky jsou ale obvykle v množství nad 50 × 109/l a vesměs nejsou spojeny se změnami v koagulaci.
Závažnějšími poruchami jsou trombotická trombocytopenická purpura (TTP) a hemolyticko-uremický syndrom (HUS). Tato dvě onemocnění mohou během těhotenství napodobovat preeklampsii i HELLP syndrom. Patří do skupiny trombotických mikroangiopatií (TMA). Pro obě onemocnění je typická trombocytopenie, hemolytická anemie a různý stupeň postižení renálních funkcí a centrální nervové soustavy (CNS). Může dojít až k multiorgánovému selhání. Vyskytují se velmi vzácně. V terapii se u některých forem uplatňuje výměnná plasmaferéza nebo podání blokátorů aktivace komplementu. Hemolyticko-uremický syndrom nebývá spojen s výraznou elevací jaterních testů; v souvislosti s těhotenstvím jde o velmi závažnou diagnózu provázenou vysokou morbiditou i mortalitou. Je poměrně těžké od sebe obě onemocnění odlišit. V případě TTP typické příznaky zahrnují těžkou trombocytopenii, hemolytickou anemii s nálezem schistocytů a neurologické příznaky v rozsahu diskrétních neurologických senzorických nálezů až po těžké motorické poruchy, afázie, křeče nebo kóma. Hemolyticko-uremický syndrom (HUS) je charakterizován triádou trombocytopenie, akutního renálního selhání a intravaskulární hemolytické anemie s přítomností schistocytů s elevací LD. Na rozdíl od TTP je postižení ledvin výrazné (oligurie, anurie, sekundární hypertenze).

Mezi další příčiny pak patří imunitní trombocytopenie (dříve idiopatická trombocytopenická purpura – ITP), která je autoimunním onemocněním, při němž jsou destičky destruovány protidestičkovými protilátkami ze skupiny IgG protilátek. Lékem volby jsou kortikoidy. Další příčiny jsou vzácné, patří mezi ně infekční a polékové příčiny trombocytopenie (virové a bakteriální infekce). Pokles počtu destiček může být vyvolán podáním heparinu (tzv. heparinem indukovaná trombocytopenie).
Vzhledem ke skutečnosti, že některé výše uvedené klinické jednotky je poměrně těžké od sebe navzájem odlišit, se v roce 2013 objevil v literatuře nový pojem, tzv. postpartální trombotický mikroangiopatický syndrom (PTMS). Toto označení zahrnuje stavy, které svými laboratorními výsledky i klinickými projevy připomínají HELLP syndrom, ale jejich průběh je odlišný. Typický pro tento syndrom je progresivně se zhoršující laboratorní a klinický nález se známkami DIC a komplexní mikroangiopatie s multiorgánovým postižením, které nereagují na klasickou a agresivní léčbu obvykle používanou v managementu HELLP syndromu, včetně podání kortikoidů. U těchto pacientů dochází k úpravě stavu až po zahájení série plasmaferéz (PPEX – postpartum plasma exchange).
Komplikace HELLP syndromu
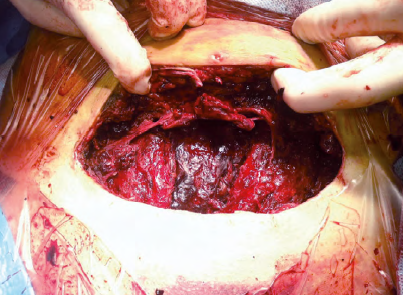
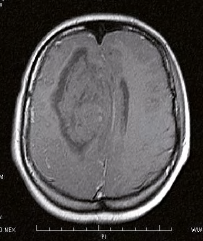
Komplikace HELLP syndromu jsou časté a závažné a postihují řadu orgánů. Mezi nejčastěji se vyskytující mateřské komplikace řadíme koagulační poruchy, postižení jater a kardiopulmonální komplikace, které dohromady tvoří více než 85 % všech závažných případů. Diseminovaná intravaskulární koagulace je vedle úmrtí matky nejzávažnější komplikací HELLP syndromu a vede ke krvácení komplikujícímu operační a pooperační průběh, k tvorbě hematomů v subfasciální oblasti nebo v dutině břišní s nutností opakovaných operačních intervencí, event. vznikem subkapsulárního hematomu jater či intracerebrálního krvácení. Další závažnou komplikací je postižení jater, kdy může dojít i ke vzniku subkapsulárního hematomu až ruptuře jater. V jaterních sinusoidách se ukládají hyalinní depozita materiálu podobného fibrinu, která vedou k obstrukci hepatálního krevního oběhu a způsobují periportální hepatocelulární nekrózu, jejíž ložiska se mohou postupně spojovat a disekovat jaterní pouzdro. Napnutí pouzdra může podněcovat epigastrickou bolest, která je jinak vyvolána ischemickými změnami jaterní tkáně. Při podezření na hematom nebo rupturu jater v průběhu těhotenství je indikováno ukončení gravidity císařským řezem a explorace dutiny břišní a jater. Plícní edém se vyskytuje až ve 3–6 % všech případů preeklampsie. Příčinou je hypertenze, zvýšená permeabilita plicních kapilár, snížení osmotického tlaku a následný únik tekutin do třetího prostoru. Pro oběh ženy s preeklampsií je typická vazokonstrikce, redukce intravaskulárního objemu a retence tekutin extravaskulárně. Ženy s preeklampsií a HELLP syndromem mohou špatně tolerovat i relativně malý intravenózní přísun tekutin a může velmi rychle dojít k rozvoji plícního edému. K abrupci placenty dochází až u 16 % případů HELLP syndromu. Příčinou zvýšeného výskytu abrupce placenty u žen s preeklampsií a pacientek s HELLP syndromem jsou pravděpodobně trombotické léze v placentárních cévách, které vedou k deciduálním nekrózám a krvácení. Přibližně 10–20 % těhotenství s HELLP syndromem je komplikováno nějakou poruchou renálních funkcí.
K akutnímu renálnímu selhání dochází až u 8 % pacientek s HELLP syndromem. V laboratorních změnách se selhávání ledvinných funkcí projevuje zejména zvýšením hladin sérového kreatininu a urey. Neurologické komplikace HELLP syndromu jsou rovněž relativně časté. Eklamptický záchvat vzniká vzácně, jeho výskyt se udává kolem 1 %. Častěji může docházet k edému mozku, pravděpodobně sekundárně na podkladě ischemických změn v důsledku anoxie u eklamptického záchvatu a/nebo v důsledku poruchy autoregulačních mechanismů u závažné hypertenze. Intracerebrální krvácení v graviditě patří mezi nejzávažnější komplikace a nejčastěji k němu dochází právě u pacientek s hypertenzí, preeklampsií/eklampsií a HELLP syndromem. HELLP syndrom je spojen s výrazně horšími perinatologickými výsledky, a to jak ze strany matky, tak ze strany plodu. Závažné jsou neonatologická mortalita a morbidita, které mají přímou souvislost s prematuritou. Perinatální úmrtí je udáváno v rozmezí 7,4–34 %, FGR* s incidencí 38– 61 %, předčasný porod v 70 % všech případů HELLP syndromu (z toho až v 15 % před 28. týdnem). Značný rozdíl udávaných procent je dán kvalitou péče v daném prostředí a velmi se liší mezi zeměmi s kvalitní prenatální péčí a zeměmi s hůře dostupnou péčí. Stejně tak se liší výsledky mezi menšími zařízeními a perinatologickými centry schopnými poskytnout komplexní intenzivní terapii. Včasnost diagnostiky, aktivní management a zázemí zdravotnického zařízení se bezpochyby podílejí největší měrou na kvalitě perinatologických výsledků.
Terapie
s HELLP syndromem
Kauzální terapií je ukončení gravidity. Ostatní léčba má pouze stabilizační a podpůrný charakter a v některých případech může vést k tomu, že se podaří v zájmu plodu oddálit samotné ukončení gravidity a připravit podmínky porodu tak, aby výkon samotný a pooperační období proběhly za optimálních podmínek. Způsob vedení porodu je výrazně ovlivněn stavem porodních cest. I přes snahu o vaginální vedení porodu je více než 90 % těhotenství s HELLP syndromem ukončeno císařským řezem. Nízký počet těhotenství s HELLP syndromem ukončených vaginálním porodem je do značné míry ovlivněn okolnostmi provázejícími HELLP syndrom: FGR plodu, vysoké
riziko abrupce placenty a nízké gestační stáří.
Další léčba HELLP syndromu je symptomatická, podpůrná a preventivní a jejím hlavním cílem je stabilizovat celkový stav matky, zabránit progresi do závažnějších forem nemoci a vzniku dalších komplikací. Stojí na několika základních pilířích:
- mezioborová spolupráce (porodník, intenzivista, hematolog, laboratoř a jiné)
- kortikoidní terapie
- podání MgSO4
- antihypertenzní terapie
- důsledná úprava bilance tekutin a úprava hemokoagulačních parametrů
- ve vzácných případech plasmaferéza (u žen, které po porodu nereagují zlepšením stavu a laboratorních hodnot na podání kortikoidů po dobu 24–48 hodin)
Moderní současnost a budoucnost?
V oblasti hypertenzních stavů v graviditě dochází v posledních letech k překotnému vývoji poznatků (zejména o poruchách endotelu), které již nyní vedou ke zlepšení péče:
- V prvním trimestru jsme dnes schopni stanovit riziko rozvoje časné preeklampsie a poruchy růstu plodu (FGR). Využíváme k tomu ultrazvukové a biochemické vyšetření s využitím stanovení hodnot PlGF nebo PAPP-A.
- Ženám, u kterých je stanoveno vyšší riziko časné PE a FGR, můžeme do 16. týdne těhotenství podat kyselinu salicylovou v dávce 150 mg denně (večer), což riziko rozvoje preeklampsie výrazně sníží (v případě časné preeklampsie o více než 80 %) anebo odsune začátek této komplikace do vyšších týdnů těhotenství.
- Ženám, u kterých je stanoveno vyšší riziko časné PE a FGR, můžeme nabídnout pečlivější monitorování těhotenství s častějšími ultrazvukovými a laboratorními kontrolami poměru S/P* a dříve tak zachytit nastupující komplikaci, což umožní lepší načasování ukončení gravidity.
- Stanovení poměru S/P je součástí vyšetřovacího algoritmu i v urgentních porodnických situacích, kterou může být například stav připomínající HELLP syndrom, ale nereagující na standardní léčbu. V takové situaci je nutné podniknout všechny kroky ke stanovení klinické jednotky (aHUS, TTP, HELLP, PE a jiné vzácné TMA).
- Je pravděpodobně otázkou času, kdy se hodnota poměru S/P stane součástí dokonalejší definice PE, než máme k dispozici dnes.
