Akutní koronární syndromy patří mezi nejvýznamnější příčiny mortality a morbidity ve vyspělých zemích. Mezi základní klinické manifestace náleží bolesti na hrudi provázené změnami elektrokardiogramu. Jasné elevace ST segmentů na EKG nebo obraz kompletní blokády levého Tawarova raménka jsou známkami akutního koronárního syndromu s elevacemi ST segmentů a tito nemocní jsou bez odkladu odesláni přímo do příslušného kardiocentra k provedení koronarografie a zajištění reperfuze uzavřené koronární tepny. Druhou skupinu nemocných představují pacienti s typickými bolestmi na hrudi bez elevací ST segmentů na EKG, u nichž mohou být přítomny deprese ST segmentů či změny inverze vlny T (NSTEMI). Podle průkazu myokardiální nekrózy (vzestup hladiny troponinů) se tato skupina dělí na nemocné s netransmurálním infarktem myokardu a s nestabilní anginou pectoris.
Kromě těchto dvou skupin nemocných se v prostředí oddělení pohotovosti prezentuje relativně velká skupina pacientů s bolestmi na hrudi, u kterých nejsou symptomy a elektrokardiogram dostačující k jednoznačnému průkazu či vyloučení koronární etiologie obtíží. Tato skupina pacientů tvoří přibližně 10 až 20 % všech návštěv na odděleních pohotovosti, přičemž asi u 10–20 % z nich jsou bolesti na hrudi vyvolané ischemickou chorobou srdeční. Z uvedených dat je zřejmé, že včasná a správná diagnostika urychlí diagnostický proces, umožní nemocnému dostat adekvátní terapii, zefektivní práci těchto oddělení a v neposlední řadě může ovlivnit mortalitu a morbiditu těchto nemocných. Proto se neustále hledají způsoby, jak zefektivnit tento proces. V poslední dekádě zaujalo velmi významné místo v tomto procesu stanovení troponinů vysoce/ultrasenzitivními metodami.
V diagnostice akutních koronárních syndromů přinášejí tyto metody především větší negativní prediktivní hodnotu, zkrácení tzv. „troponin-blind“ intervalu pro včasnější detekci myokardiální nekrózy. Na věci nic nemění ani fakt, že použití vysocesenzitivních metod vede přibližně ke 4procentnímu absolutnímu a asi 20procentnímu relativnímu nárůstu počtu infarktů myokardu typu I a tomu odpovídajícímu poklesu počtu diagnostikovaných nestabilních angin pectoris, u typu II infarktu myokardu je tento nárůst 2%. Celkově lze říci, že zavedení těchto metod velmi významně zvyšuje efektivitu a bezpečnost diagnostického procesu. Z těchto důvodů byly vyvinuty a testovány některé diagnostické protokoly, které kromě vyhodnocení klinických dat a elektrokardiogramu zahrnují také vyhodnocení změny hladiny troponinu v čase.
Akceptované protokoly umožňující zkrácení diagnostického procesu
Loňská doporučení Evropské kardiologické společnosti pro diagnostiku a léčbu akutních koronárních syndromů bez elevací ST segmentů přinesla využití dvou protokolů – tříhodinového a jednohodinového1. V obou případech je diferenciální diagnostika založena na vyhodnocení celého klinického obrazu pacienta (anamnézy, elektrokardiogramu, případně výsledků dalších zobrazovacích metod) a vývoje hodnot srdečních troponinů v čase (tedy v čase 0 a 60, resp. 180 minut). Oba protokoly mají stejnou třídu a úroveň doporučení IB.
Doporučení současně upozorňují na ostatní stavy, které mohou hrát roli při interpretaci výsledků zjištěných hodnot troponinů, mezi ně patří některá relativně častější onemocnění, jakými jsou srdeční selhání, dekompenzovaná hypertenze, kritické stavy (sepse, šok, popáleniny), myokarditida, tako-tsubo kardiomyopatie, aortální stenóza, disekce aorty, plicní embolizace a hypertenze, revaskularizační výkony na srdci, mezi méně časté pak koronární vazospasmy, kontuze hrudi, hypo- a hyperthyreóza, infiltrativní onemocnění myokardu (amyloidóza, hemochromatóza, sarkoidóza, sklerodermie), poškození myokardu toxickými látkami / léky, toxiny), velmi těžká fyzická zátěž a rhabdomyolýza.
Tříhodinový rule-out protokol
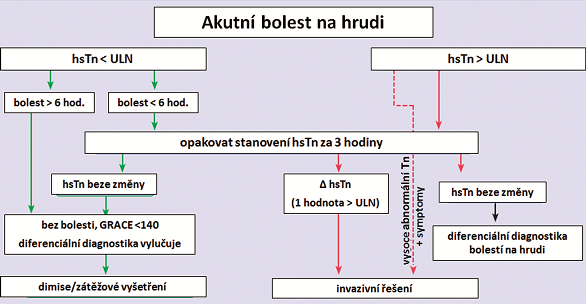
Podle něj lze na základě vyšetření srdečních troponinů usuzovat na přítomnost infarktu myokardu, a to dle jejich stanovení v době vstupu a za 3 hodiny: proti nekróze myokardu svědčí normální hodnoty troponinu u nemocných s bolestí na hrudi trvající nad 6 hodin a nerizikovým profilem (ústup bolestí, nízké GRACE skóre pod 140 bodů), u nemocných s bolestí na hrudi v trvání pod 6 hodin je vhodné opakování vyšetření s odstupem 3 hodin, a dále u nemocných, kde přetrvávají normální hodnoty a nízký rizikový profil. I v těchto situacích při trvajícím klinickém podezření na koronární etiologii je doporučeno zvážení zátěžových vyšetření (obr. 1).
Tento protokol využívá změny hodnot troponinu v kontextu klinického stavu nemocného. GRACE skóre se využívá pro odhad rizika mortality v následujícím období u nemocných se STEMI a zahrnuje některé klinické i laboratorní parametry (věk, krevní tlak, srdeční frekvenci, hodnotu kreatininu, přítomnost známek srdečního selhání, změny ST, přítomnost srdeční zástavy a kardioenzymy).
Jednohodinový protokol
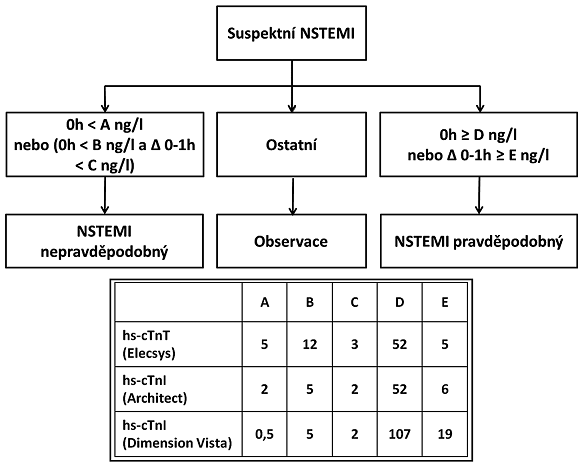
Jednohodinový protokol se doporučuje tam, kde je dostupné vyšetření hsTn s tím, že další odběr za 3 až 6 hodin je doporučen tehdy, pokud jsou předchozí odběry nekonkluzivní a pokud trvá podezření na koronární etiologii (obr. 2).
Problematice jednohodinového protokolu se věnoval ve svém sdělení v časopise Labor Aktuell velmi přehledně prof. MUDr. Antonín Jabor, CSc.2 Zajímavá je současná prezentace obou protokolů ve stejných doporučeních. Současně je třeba důrazně připomenout, že oba protokoly doplňují vyhodnocení klinického stavu a ostatních vyšetření (především EKG) nemocného. V případě prvního protokolu je snahou zahrnout další klinická data do rozhodovacího algoritmu GRACE skóre, které umožňuje odhad mortality u nemocných s akutními koronárními syndromy. Jeho užití v tomto algoritmu je určitou pojistkou, která podobně jako doporučený zátěžový test eliminuje určitou míru rizika falešně negativní diagnózy. Jednohodinový protokol je pro praxi složitější, opět doplňuje klinický stav nemocného a podobně jako v případě tříhodinového protokolu přidává poznámku, že pokud nejsou výsledky z času 0 a 1 zcela jasné či pokud trvá podezření na možnou koronární etiologii, jsou doplněna další měření za 3 a 6 hodin.
Co upřednostnit: laboratorní markery, nebo klinický stav?
Zveřejnění těchto protokolů znamenalo začátek velmi intenzivní diskuze na téma postavení algoritmů vycházejících ze sériového měření troponinů v diagnostice akutních koronárních syndromů a v šířeji pojaté oblasti diferenciální diagnostiky bolestí na hrudi. Jde o oblast, kde se chyby mohou stát fatálními.
Podle posledních evropských doporučení je zapotřebí mít při používání těchto protokolů založených na změnách hladin troponinů vždy na paměti nutnost hodnocení celkového klinického stavu a elektrokardiografických změn. Tato doporučení současně připomínají, že analýzy provedených studií poukázaly také na některá fakta: negativní prediktivní hodnota pro vyloučení diagnózy infarktu myokardu dosahovala v selektovaných skupinách 98 % a umožnila tak v případě ostatních známek (fyzikálního nálezu a EKG) bezpečné propuštění do domácího ošetření, respektive naplánování zátěžového testu k vyloučení ischemické choroby srdeční. Pozitivní prediktivní hodnota pro infarkt myokardu se pohybovala od 75 do 80 %. Podstatná část pacientů, kteří splnili kritéria pro rule-in, pak prodělala následně koronarografické vyšetření, které bylo jednoznačně indikované, u většiny byla potvrzena diagnóza ischemické choroby srdeční, u některých z nich byla diagnostikována jiná onemocnění (myokarditida, tako-tsubo kardiomyopatie a podobně). Proto se u těch pacientů, kde není dosaženo konkluzivního závěru na základě hodnot troponinů a kde trvá klinické podezření na akutní koronární syndrom, doporučuje buď další odběr (za 3 až 6 hodin), nebo je ke zvážení koronarografické vyšetření. U nemocných s malým rizikem ICHS je možné uvažovat o zátěžových testech nebo CT koronární angiografii.
V případě využití těchto protokolů evropská doporučení velmi důrazně připomenula:
- nutnost užití algoritmu vždy se současným pečlivým vyhodnocením klinického stavu, charakteru bolestí na hrudi a změn na EKG;
- u pacientů, kteří přicházejí k vyšetření velmi časně (do 1 hodiny od vzniku bolesti na hrudi), by měl být druhý odběr proveden s odstupem alespoň 3 hodin;
- v případě přetrvávání klinického podezření na akutní koronární syndrom nebo přetrvávání bolestí na hrudi je třeba mít na paměti, že přibližně u 1 % pacientů dochází k vzestupu troponinu s větším zpožděním, a proto je třeba tyto pacienty dále vyšetřit a sledovat.
V souvislosti s těmito fakty je jasné, že používání algoritmů využívajících změny hladin troponinu v čase musí být vždy v souladu s klinickým stavem a dalšími nálezy.
V době publikování evropských doporučení bylo použití těchto algoritmů klasifikováno nejvyšší třídou (třída I), avšak úroveň doporučení byla pouze B (tj. existuje pouze jedna randomizovaná studie nebo existuje několik velkých nerandomizovaných studií). Z těchto důvodů proběhly některé další studie, které se snažily validovat tyto protokoly a doplnit klinické parametry do rozhodovacího schématu s cílem zlepšit spolehlivost.
Porovnání algoritmu zahrnujícího klinický stav s algoritmem založeným na změnách troponinu
Studii s tímto cílem provedl tým pod vedením A. Mokhtariho, který realizoval prospektivní observační studii v souboru 1 167 pacientů vyšetřovaných na emergency pro bolesti na hrudi bez jasného EKG nálezu3. U všech pacientů byl vyhodnocen klinický stav, EKG změny a provedeny odběry hladiny hsTnT v čase 0 a 1 hodina. Ve 30denním sledování byl hodnocen kompozitní end-point (MACE), který zahrnoval akutní infarkt myokardu, nestabilní anginu pectoris, kardiogenní šok, komorovou arytmii, zástavu srdeční, atrioventrikulární blokádu a úmrtí ze všech příčin. 60 % pacientů splnilo kritéria pro rule-out (tj. vstupní hodnota hsTnT pod 12 ng/l, změna za 1 hod. pod 3 ng/l a současně EKG bez známek ischemie a s nízkým rizikovým profilem), z nich se kombinovaný end-point vyskytl u 5 %, tito pacienti byli dále vyšetřeni v rámci diferenciální diagnostiky jiných příčin bolestí na hrudi. 14 % pacientů splnilo kritéria pro tzv. rule-in (tj. vstupní hodnota hsTnT >= 52 ng/l nebo změna hodnoty během 1 hodiny >= 5ng/l nebo v čase 0 či 1 h hladina hsTnT >= 14 ng/l a současně změny na EKG nebo rizikový profil).
V této skupině pacientů se sledovaný end-point vyskytl u 62,3 % pacientů. Všichni pacienti byli přijati k hospitalizaci a vyšetřeni kardiologem. V tzv. observační zóně mezi oběma skupinami zůstalo 26 % nemocných, z nichž se u 10,1 % vyskytl sledovaný end-point. Těmto nemocným byla provedena další vyšetření k ozřejmění stavu (další stanovení hsTnT, zátěžové testy, zobrazovací metody apod.). Protokol obohacený o klinická data dosahoval podstatně větší spolehlivosti v porovnání s užitím algoritmu založeného pouze na hodnocení hladin troponinu. Ve skupině rule-out pacientů byla senzitivita 97,5 % vs. 87,6 %; p < 0,001, negativní prediktivní hodnota dosáhla 99,5 %, riziko dosažení nežádoucí události bylo 0,04 oproti 0,17 při použití pouze hodnot troponinu. Podobně skupina rule-in dosáhla při využití kombinovaného algoritmu senzitivity 75,2 % oproti 56,2 % (p < 0,001), ale s lehce nižší specificitou (94,0 % vs. 96,4 %; p < 0,001). Tato skupina vykazovala více než 10násobné zvýšení rizika dosažení nežádoucí události. Tato studie jednoznačně podpořila význam využití klinických parametrů při hodnocení změn hladin troponinů.
Manchester Acute Coronary Syndrome (MACS) rozhodovací algoritmus
V posledních 2 letech prezentovala skupina z Manchesteru své studie, které se soustředily na analýzu hlavních komponent klinického stavu nemocných přicházejících na oddělení emergency s bolestí na hrudi4. První fáze studie se soustředila na určení hlavních determinant, které určují 30denní prognózu nemocných. Podle významu jednotlivých determinant byl stanoven algoritmus, kterým lze určit míru rizika nemocných a na základě toho se rozhodnout o dimisi nebo naopak hospitalizaci pacienta k dalšímu šetření. Druhá fáze studie byla zaměřena na validaci tohoto algoritmu.
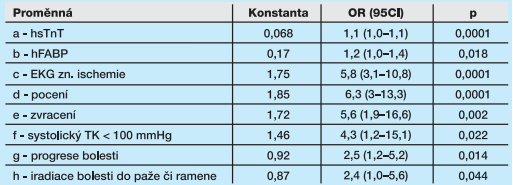
V první fázi studie byla analyzována data 698 pacientů vyšetřených na oddělení emergency kvůli bolestem na hrudi, suspektním pro koronární etiologii. Následně byla analyzována klinická a laboratorní data (byly stanoveny koncentrace hsTnT a hFABP) a byl vyhodnocen jejich význam pro stanovení 30denní prognózy. Tabulka ukazuje význam jednotlivých klinických a laboratorních dat, která byla pro svůj význam zahrnuta do rovnice pro stanovení pravděpodobnosti výskytu nežádoucí události (tab. 1).
Analýza 30denní prognózy byla provedena vyhodnocením tzv. kompozitního end-pointu studie (MACE), který zahrnoval vznik infarktu myokardu, úmrtí ze všech příčin a potřebu koronární intervence (perkutánní intervenci či aortokoronární bypass). Pozitivita každé z hodnocených kategorií byla hodnocena bodem 1, negativita hodnotou 0. Pro výše uvedené hodnoty byl generován vzorec č. 1:

Po dosazení jednotlivých hodnot bylo možné odhadovat pravděpodobnost výskytu MACE v následujících 30 dnech a provést stratifikaci rizika těchto pacientů do 4 skupin: skupina velmi nízkého rizika (kterou by bylo možné propustit, p < 0,02), skupina nízkého rizika (doporučena observace a další vyšetření, p = 0,02–0,05), skupina středního rizika (doporučena hospitalizace na akutním lůžku, p = 0,05–0,95) a skupina vysokého rizika (hospitalizace na jednotce intenzivní péče či koronární jednotce, p >= 95). Navržený protokol byl úspěšně validován ve druhé části prospektivní studie v souboru 463 pacientů přicházejících pro bolesti na hrudi.
V následujícím roce tato skupina inovovala protokol, vyřadila ze stanovení hFABP a analýzou dat ze souboru 703 pacientů s bolestí na hrudi a podezřením na akutní koronární syndrom vytvořila model T-MACS 5 (vzorec č. 2).

E značí ischemii, A zhoršení anginy, R iradiaci bolesti do ramene či paže, V zvracení, S pocení, H hypotenzi
a T koncentraci hsTnT v době prvního kontaktu
Takto vytvořený protokol pak skupina kolem Bodyho úspěšně validovala v prospektivní studii zahrnující 1 463 pacientů. Porovnání výsledků nového protokolu vycházejícího ze stanovení pouze jednoho biochemického markeru (hsTnT) a původního protokolu využívajícího navíc stanovení hFABP dopadlo velmi příznivě. Z pohledu rozšíření v běžné praxi je protokol vycházející ze stanovení rutinně stanovovaného parametru (hsTnT) výhodnější. Tento algoritmus je relativně čerstvý a zatím čeká na další ověření v klinické praxi.
Komentář k dosavadnímu vývoji
Vzhledem k nárůstu publikací hodnotících různé diagnostické algoritmy, které jsou založeny na hodnocení změn hladiny troponinů v čase a současném vyhodnocení klinického stavu, stojí za připomenutí několik poznámek prof. Christiana Muellera, který patří mezi průkopníky tzv. rapid rule-out protokolů a jehož článek byl otištěn v listopadovém čísle časopisu Acute Cardiac Care7:
- algoritmy založené na hodnocení změn troponinů v čase musí být vždy v souladu s klinickým obrazem, pečlivým vyhodnocením všech klinických dat, EKG změn a ostatních stavů, které mohou vést k vzestupu troponinů,
- ne všichni pacienti, u kterých změny hladin troponinů svědčí pro vyloučení infarktu myokardu, jsou kandidáty rychlého propuštění, mohou mezi nimi být nemocní s nestabilní anginou pectoris, kteří musí být dále léčeni a hospitalizováni,
- u pacientů, kteří přijdou k vyšetření velmi časně, klesá validita těchto protokolů a vyžadují další sledování,
- podobně zrádné jsou pozdní vzestupy troponinu (1 % pacientů), kde je třeba opatrnosti,
- extrapolace a přenesení těchto algoritmů do klinické praxe vyžaduje zkušenost,
- validační studie byly provedeny na specifických vzorcích populace, v nejbližší době je nutné provést větší studie, které by zahrnuly i jiné skupiny nemocných s ostatními stavy, které mohou interferovat s hladinou troponinů, mezi tyto skupiny patří nemocní s renálním selháváním či kritickými stavy, kteří nebyli do dosavadních studií zahrnuti,
- další směr výzkumu by se měl soustředit do tzv. šedé, resp. observační zóny, která pravděpodobně představuje nejvýznamnější a nejméně jasnou skupinu pacientů.
Závěr
V posledních 10 letech máme k dispozici unikátní a velmi citlivý marker (srdeční troponin stanovený vysoce senzitivní metodou), který velmi citlivě odráží poškození kardiomyocytů. Velkou výhodou je dostupnost těchto měření, která nabízejí využití tohoto markeru v diferenciální diagnostice bolestí na hrudi a při časné diagnostice akutních koronárních syndromů8. I přes některá data použití algoritmů vycházejících ze změn hladiny troponinů zasazených do celkového klinického obrazu nemocného a ostatních nálezů (především EKG změn) představují pokrok především ve zkrácení a zefektivnění diagnostického procesu.