Věnováno prof. MUDr. Antonínu Kazdovi, DrSc., u příležitosti jeho životního jubilea
Definice hyponatrémie
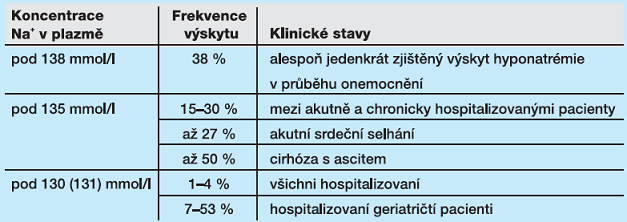
Hyponatrémie je podle obvyklé definice „stav relativního nepoměru mezi zásobou Na+ v extracelulární tekutině a objemem vody v tomto prostoru“. Pro hyponatrémii není stanovena všeobecně uznávaná hranice. Poslední panel expertů pracuje s pojmem hyponatrémie pod hodnotou koncentrace sodného kationtu 135 mmol/l (Verbalis, 2013), běžně se používají i hodnoty pod 136 mmol/l. Za závažnou hyponatrémii se označuje koncentrace sodného kationtu pod 120 mmol/l. V literatuře lze nalézt i jiné hranice pro hyponatrémii, a proto se lze setkat i se širokým rozsahem rizikových údajů: například mortalita se udává v rozsahu 5–51 % pacientů s hyponatrémií podle toho, jaké kritérium pro hyponatrémii bylo použito a také jaká populace byla sledována (Asadollahi, 2006). Velmi častá je iatrogenní hyponatrémie nebo hyponatrémie získaná v průběhu hospitalizace; vyskytuje se až u 40–75 % sledovaných pacientů s hyponatrémií (Verbalis, 2013, tab. 1).
Hyponatrémie je podstatně častější než hypernatrémie a má významný vliv na osud pacientů. Pokud se hyponatrémie neléčí včas, může být pro pacienta život ohrožujícím stavem. Pokud se léčí příliš rychle, může být důsledkem postižení centrálního nervového systému. Z těchto důvodů je varující vysoká mortalita pacientů s hyponatrémií. Metaanalýza hodnotící 850 222 pacientů v 81 studiích ukázala výskyt hyponatrémie v 17,4 % vyšetření iontogramu s rizikem celkové mortality 2,6krát vyšším než u normonatrémie (s konfidenčním intervalem 2,3–2,9). U zemřelých pacientů je natrémie nižší průměrně o 4,8 mmol/l a je prokazatelný lineární vzestup mortality s poklesem natrémie (Corona, 2013).
Příčiny hyponatrémie
Při vyjmenování příčin hyponatrémie je vhodné hyponatrémii rozčlenit na tři skupiny (Jabor, 2008):
- hyponatrémie s normoosmolalitou;
- hyponatrémie s hyperosmolalitou;
- hyponatrémie s hypoosmolalitou („pravá“ hyponatrémie).
Příčinou rozvoje hyponatrémie s normální osmolalitou mohou být ztráty soli (podání diuretik) vedoucí k deficitu sodného kationtu se současným mírným zvýšením jiných efektivních solutů (urey, například v rámci prerenálního selhání). Do této skupiny patří také pseudohyponatrémie způsobená zvýšeným obsahem lipidů nebo proteinů ve vzorku, pokud je použita pro stanovení sodného kationtu plamenová emisní spektrofotometrie nebo stanovení pomocí iontově selektivních elektrod s ředěním. Příkladem hyponatrémie s hyperosmolalitou je situace s výrazným zvýšením koncentrace glukózy v plazmě. Vlivem přesunu vody z intracelulárního kompartmentu do extracelulárního klesá koncentrace sodného kationtu (asi o 1,5 mmol/l na každých 5 mmol/l zvýšení plazmatické glukózy). Podobným mechanismem se snižuje natrémie například po aplikaci mannitolu. Hyponatrémie s hypoosmolalitou je pestrá skupina stavů, u nichž mohou být příčiny centrální (syndrom centrálně podmíněné ztráty soli, CSWS, syndrom nepřiměřené sekrece ADH, SIADH), hormonální (již zmíněný SIADH, hypokortikalismus, hypotyreóza), iatrogenní po aplikaci léků (opět SIADH jako výsledek podání řady léků včetně analogů vazopresinu, bohatě podávaná nesteroidní antirevmatika (NSAID) a další léky), orgánové dysfunkce (poruchy jater, ledvin, srdeční selhání), stavy vedoucí k deficitu sodného kationtu (již zmíněný CSWS, dále popáleniny, pocení, ztráty ledvinami při „salt losing“ nefropatii, ze ztrát gastrointestinálním traktem) a další.
Jiné dělení je více zaměřeno na praktické využití v přístupu k léčbě pacientů; rozlišuje se stejně jako v předchozí klasifikaci pseudohyponatrémie, izotonická hyponatrémie a hypertonická hyponatrémie, podrobněji je ale dělena hypotonická hyponatrémie. Ta se dělí na:
- hypovolemickou hyponatrémii (ztráty tekutin gastrointestinálního traktu, diuretika, CSWS);
- euvolemickou hyponatrémii (SIADH, dále geneticky podmíněný nefrogenní syndrom nepřiměřené antidiurézy s aktivační mutací receptoru V2 v ledvinách, deficit glukokortikoidů, hypotyreoidismus, zvýšený příjem vody v rámci primární polydipsie nebo u některých sportů a dieta s nízkým obsahem soli);
- hypervolemickou hyponatrémii (srdeční selhání, cirhóza jater s ascitem, vzácně bez ascitu, akutní a chronické poškození či onemocnění ledvin a nefrotický syndrom).
Toto dělení má zásadní význam z hlediska léčebných strategií, které jsou v podstatě tři: blokování efektu antidiuretického hormonu v ledvinách (pokud je příčinou neadekvátně zvýšená sekrece ADH), doplnění soli a cirkulujícího objemu (u hypovolemické hyponatrémie včetně CSWS) a léčba základního onemocnění v situacích, které nejsou spojeny se zvýšenou aktivitou ADH.
Léky podmíněná hyponatrémie
Léky přispívající k rozvoji hyponatrémie (Liamis, 2008) mohou:
- měnit homeostázu Na+ a vody, jde především o diuretika (thiazidy, kličková diuretika, amilorid a další);
- ovlivňovat homeostázu vody, například zvýšenou produkcí ADH v hypothalamu (antidepresiva, antipsychotika, antiepileptika, cytostatika, opiáty, ostatní);
- potencovat efekt ADH, například antiepileptika, antidiabetika, cytostatika, NSAID;
- způsobovat přestavení osmostatu („reset osmostat“), například antidepresiva, antiepileptika;
- působit méně jasnými mechanismy, například ACE inhibitory, i.v. globuliny, antibiotika (ciprofloxacin), antiarytmika (amiodaron), teofylin, terlipressin a další.
Prakticky lze doporučit, aby diagnostická rozvaha u jedné z nejčastějších příčin hyponatrémie, tj. u SIADH, vždy zahrnovala působení farmak (další diferenciálně diagnostické možnosti SIADH představují tumory, traumata, záněty a další onemocnění mozku a plic).
Důsledky hyponatrémie
Hlavním a kritickým projevem hyponatrémie je generalizovaná encefalopatie z otoku mozku. Projevy jsou pestré: závratě, malátnost, letargie, hyporeflexie, nauzea až zvracení, bolesti hlavy, ataxie, záchvaty bezvědomí, neklid, zmatení. Kóma může vést ke smrti. Závažnost příznaků závisí na stupni hyponatrémie a rychlosti jejího vzniku. Důležitou klinickou jednotkou je osmotický demyelinizační syndrom (ODS), dříve označovaný jako syndrom centrální pontinní a extrapontinní myelinolýzy. Vzniká při rychlé korekci hyponatrémie libovolného původu. Podkladem je ložiskový rozpad myelinu v centrální části pontu (typická lokalizace), thalamu, corpora striata, corpus geniculatum laterale, v mozečku, mozková kůře a dalších částech mozku.
Adaptace objemu mozku na hyponatrémii
Za normálních podmínek je osmolalita mozku a ECT v rovnováze (hlavní ICT solut je K+ a organické osmoly, hlavní ECT solut je Na+). Při akutní hypoosmolalitě v ECT dochází k přesunu vody do mozkové tkáně a rozvíjí se edém mozku. Současně ale mozek v rámci odpovědi na zduření ztrácí extracelulární i intracelulární soluty. Ztrátou extracelulárních solutů mozku dochází i ke ztrátě vody a objem mozku se upravuje směrem k normálu. Pokud hypoosmolalita trvá, objem mozku se téměř normalizuje a dochází k úplné adaptaci na hyponatrémii v ECT. Principem této odpovědi na chronickou hyponatrémii a hypoosmolalitu je snížení intracelulárního obsahu organických solutů („osmolytů“) a elektrolytů, především draselného a sodného kationtu a chloridového aniontu.
V experimentu na zvířatech (krysách) bylo prokázáno, že se liší relativní poklesy elektrolytů a organických solutů v mozku během adaptace na chronickou (14 dnů trvající) hyponatrémii. Největší relativní pokles byl zaznamenán u draselného kationtu, méně sodného kationtu a chloridového aniontu. Z organických solutů se na poklesu nejvíce podílel glutamát, kreatin, taurin, inositol a glutamin, ostatní soluty se na poklesu „osmolytů“ podílely jen zanedbatelně (urea, různé aminokyseliny, glycerofosforylcholin (GPC), betain, fosfokreatin a neurotransmiter GABA). Je vhodné poznamenat, že u hypernatrémie je proces opačný, tj. dochází k vzestupu iontů a solutů v mozku. Liší se ale dominující látky: hlavní zvýšení jde na vrub sodného kationtu a chloridů, méně draselného kationtu, z organických solutů dominuje zvýšení glutamátu, glutaminu, urey, méně inositolu, taurinu a dalších, výše jmenovaných solutů (Verbalis, 2010).
Dojde-li k úpravě hyponatrémie, mění se rozdílnou rychlostí celkový obsah elektrolytů a solutů v mozku. Poměrně rychle se upravuje celkový obsah elektrolytů, obvykle do 24 hodin po korekci hyponatrémie se dostávají elektrolyty do normálních nebo supranormálních hodnot („přestřelení“ nad normu). Celkový obsah
organických osmolů v mozku se naproti tomu upravuje pomaleji, zvýšení k normálnímu obsahu trvá více dnů. Rychleji se upravuje glutamát, ale u organických solutů nedochází k „přestřelení“ obsahu (Verbalis, 2010).
SIADH
Syndrom nepřiměřené sekrece ADH je udáván jako nejčastější příčina hyponatrémie. Další klíčovou známkou je euvolémie, nesmí být přítomna hypovolémie. Kritéria pro SIADH jsou potvrzující, nikoli vylučující:
- hyponatrémie s hypoosmolalitou;
- nepřiměřeně vysoká močová osmolalita s koncentrací sodného kationtu nad 20 mmol/l;
- klinická euvolémie;
- normální funkce ledvin;
- normální funkce nadledvin;
- normální funkce štítné žlázy;
- absence podávání diuretik.
CSWS
Syndrom cerebrálně podmíněné ztráty soli je další udávanou příčinou hyponatrémie. Existují různé přístupy k rozpoznání CSWS a SIADH, ale klíčovým problémem je posouzení cirkulujícího objemu: u CSWS je hypovolémie a nesmí se aplikovat restrikce tekutin. Je nutné poznamenat, že někteří autoři uznávají pouze existenci SIADH, jiní se přiklánějí k velké frekvenci CSWS. Nově se spekuluje o renálně podmíněném syndromu ztráty soli (RSW, renal salt wasting), který příčinu nevidí v mozku jako u CSWS, ale v ledvině (Bitew, 2009). RSW má opět kritickou hypovolémii. Tento alternativní model vysvětluje, proč může být zvýšený renin a aldosteron a naopak nižší natriuretické peptidy u některých stavů s hyponatrémií a hypovolémií. V případě RSW má hlavní místo v patofyziologii proximální tubulus (Maesaka, 2009).

Terapie hyponatrémie
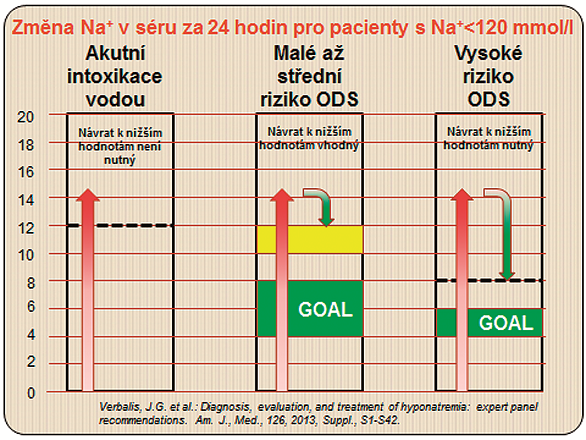
Tabulka 2 uvádí aktualizované doporučení k terapii hyponatrémie podle panelu expertů (Verbalis, 2013). Principem je primární posouzení časového vývoje poruchy (akutní nebo chronická hyponatrémie) a zhodnocení rizika rozvoje ODS. Pro snadné zapamatování bylo vytvořeno pravidlo šesti, „rule of sixes“, které zní: „Six a day makes sense for safety; so six in six hours for severe symptoms and stop.“
Obrázek 1 ukazuje možné přístupy k rychlosti změny natrémie podle úrovně rizika rozvoje ODS (Verbalis, 2013). Zajímavý je „houpavý“ přístup, kdy „přestřelení“ vzestupu může být korigováno aplikací beziontových roztoků.
Terapie hyponatrémie má i svá rizika (Murphy, 2009). Restrikce tekutin je nebezpečná u hypovolémie (riziko cerebrální ischemie u subarachnoidálního krvácení), použití hypertonického roztoku NaCl neodpovídá patofyziologii rozvoje, vyžaduje centrální žilní přístup a je spojeno s rizikem rychlého zvýšení natrémie a rozvoje ODS. Fludrocortison má malé riziko objemového přetížení, mannitol je spojen s ri zikem hypovolémie, aplikace urey vyvolává dyskomfort v gastrointestinálním traktu a vaptany (blokátory receptorů ADH) mohou být spojeny s rizikem hypotenze (pokud jde o blokátory V1a/V2) nebo rizikem vasospasmu (selektivní blokace V2).