V dnešní době prakticky úplné digitalizace zdravotnictví a prudkého rozvoje výpočetní technologie máme k dispozici obrovské množství medicínských dat a kapacitu pro jejich komplexní zpracování. Nabízí se zde tedy možnost, jak získat množství nových informací vedoucích ke zlepšení zdravotní péče jako celku, tak pro jednotlivého pacienta. Speciální oblast z pohledu počítačového zpracování dat představují radiodiagnostické zobrazovací metody. V posledních letech zažíváme téměř boom ve snaze využít strojové učení a obecně umělou inteligenci v radiodiagnostice. Malou část takto pokročilé technologie máme již v praxi k dispozici, další nepřeberné množství nápadů čeká na svoje uplatnění.
Úvodem je užitečné vymezit význam pojmů data a informace v jejich použití v následujícím textu. Data referují na nosič, stavební kámen, informaci, např. text, číselné hodnoty, obraz. Na druhé straně informace chápeme jako data, kterým přisuzujeme určitý význam na základě kontextu, znalostí a vědomostí, čímž přispívají k pochopení okolního světa.1 Jako příklad z praxe lékaře s odborností radiologa lze uvést vyšetření počítačovou tomografií, kde se setkáváme vlastně se třemi úrovněmi dat. První jsou technicky získané hodnoty útlumu rentgenového záření v různých průmětech lidským tělem, které jsou zaznamenány v podobě nul a jedniček v paměti přístroje a v této fázi jsou pro lidského uživatele nesmyslné, nepřináší mu uchopitelnou informaci. V druhé fázi, tedy po počítačovém přepočtu na anatomický obraz, již získáváme určitý stupeň interpretovatelné informace, vlastně i část informace definitivní, nicméně hlavním výstupem jsou data interpretovaná jako vlastní popis vyšetření radiologem. V tuto chvíli již máme informace ve formě dat, která jsou medicínsky uchopitelná a mají význam pro následnou péči o pacienta. V tomto kontextu lze zjednodušeně medicínská data chápat jako výsledek jednotlivých vyšetření, která společně dávají informaci o zdravotním stavu pacienta. Ve všech zmíněných fázích CT vyšetření v dnešní době zůstávají data v digitální podobě, což velmi zjednodušuje jejich další archivaci a zpracování. Stejně tak je i vytvářena a ukládána veškerá ostatní medicínská dokumentace. Takto vzniká denně množství dat, která vzhledem k jejich převážně textové povaze není při současné technické situaci problém archivovat na úrovni daného poskytovatele zdravotní péče. Objem takto vzniklých dat nicméně roste nebývalým tempem, k čemuž nyní nejvíce přispívají právě moderní zobrazovací metody a pokročilé laboratorní analýzy (např. genomu). Na přelomu století byla diagnostická oddělení nemocnic vybavena jedním CT a MR přístrojem, nyní stejná pracoviště obsluhují zpravidla několik CT přístrojů a několik MR přístrojů včetně hybridních diagnostických jednotek (PET/CT, PET/MR). Tyto přístroje pak generují submilimetrové řezy „tkáněmi“ těla pacienta, v případě magnetické rezonance dokonce v několika sekvencích. Jedno vyšetření pacienta tak obsahuje od několika stovek obrázků až po 15 000 obrázků, každý plný dat k dalším analýzám.
Archivace a přístupnost dokumentace ve formě národní, či až mezinárodní je však stále svízelná. Jistou snahou zvýšit dostupnost medicínských informací pro pacienty i lékařskou praxi jsou projekty elektronických zdravotních knížek, v současnosti v České republice aktuální projekt „Zdravel“ (https://www.zdravel.cz). Cesta k elektronizaci zdravotnictví je ale komplexnější a delší než jen výsledný produkt elektronických zpráv. Z pohledu množství medicínských dat je důležitá nejen obecná dostupnost, ale i kompatibilita mezi uživateli a v neposlední řadě bezpečnost. Nejen pro cenné statistické a úhradové účely je nutné sjednocení, standardizace dat a informací o pacientech. Nejznámější takové sjednocení představuje Mezinárodní statistická klasifikace nemocí a přidružených zdravotních problémů, MKN, která již v několikáté
revizi přiřazuje alfanumerický kód konkrétní nemoci či jiné komplikaci zdravotního stavu (obr. č. 1). Vlastní textová data medicínské dokumentace, lékařské zprávy, jsou však stále v České republice vedena velmi individuálně bez pevné standardizace. To je dáno výraznou rozdílností jednotlivých nemocničních informačních systémů.
Obecně výrazná heterogenita těchto dat zásadně limituje další strojovou těžbu informací. Již se sice nabízí řada nemocničních informačních systémů, které implementují navrhované standardy, např. DASTA (https://www.dastacr.cz) v ČR, HL7 (https://www.hl7.org) původem z USA, přesto je většina lékařských zpráv stále ve formě individuálního slohového útvaru. Na druhou stranu zcela specifickou datovou oblast ve zdravotnictví představují zobrazovací metody, kde vedle textových či číselných dat dominuje výstup v podobě obrazové informace. Na úrovni archivace zde panuje silná uniformita formátu DICOM (Digital Imaging and Communications in Medicine, https://www.dicomstandard.org), univerzálního pro všechny zobrazovací modality. Kromě vlastní obrazové dokumentace obsahuje samozřejmě i identifikaci pacienta a technické přístrojové údaje o vlastním vyšetření.
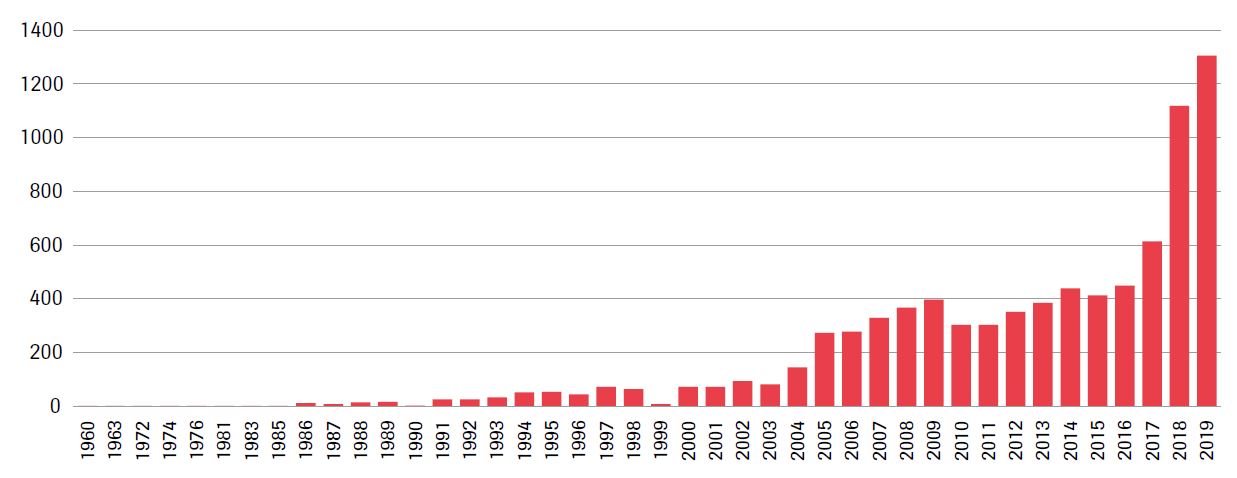
Zobrazovací metody získaly za posledních několik desítek let zásadnější roli v medicíně, a to především s rozvojem CT a MR. Budeme-li historicky konkrétnější, tak první CT přístroj byl v ČR instalován roku 1978,2 první magnetická rezonance r. 1988,3 první hybridní PET/MR v roce 2015.4 Výpočetní tomografie a magnetická rezonance jsou postaveny přímo na zpracování digitálních dat na obraz. Ostatní modality jako skiagrafie, skiaskopie a ultrazvuk jsou již téměř všude také plně digitalizované. Přímé propojení výpočetní techniky a jednotlivých vyšetřovacích metod souvisí s jejich současným dynamickým rozvojem. Inovativní propojení výpočetní techniky a zobrazovacích metod vychází ze zvláštní podstaty medicínských obrazových dat. Tato data totiž nesou zakódovaných více informací, než je lidský uživatel schopen za běžné situace diferencovat. A proto se právě zde nabízí využití celé řady výpočetních nástrojů, postavených na komplikovaných algoritmech, které dokážou obsažené informace vytěžit a upozornit obsluhu na abnormality. Při současné výpočetní kapacitě dostupného hardwaru se do běžné praxe dostávají nástroje založené i na strojovém učení a neurálních sítích. Vzniká tím nové odvětví medicíny označované jako počítačem asistovaná diagnostika, či přímo počítačem asistovaná radiologie.5 Oba tyto pojmy lze zahrnout do obecnějšího pojmu umělá inteligence. Pro ilustraci aktuálnosti a významnosti tohoto odvětví lze uvést následující graf vývoje počtu v PubMed indexovaných článků pod klíčovými slovy „artificial intelligence radiology“ (graf č. 1).
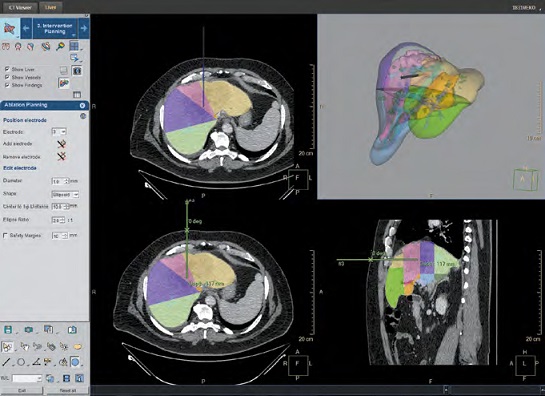
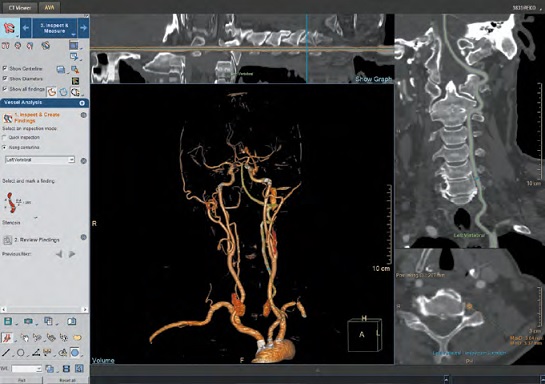
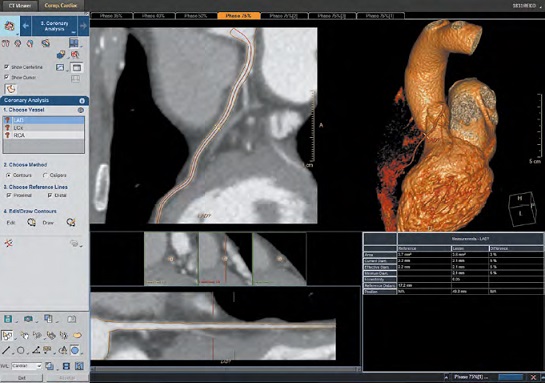
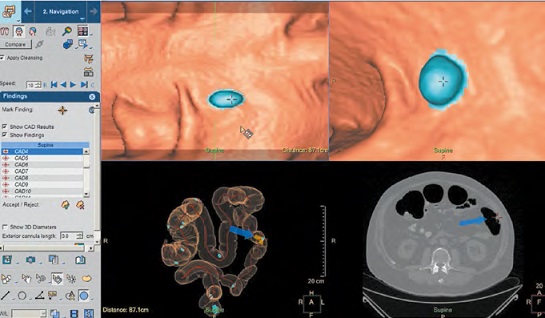
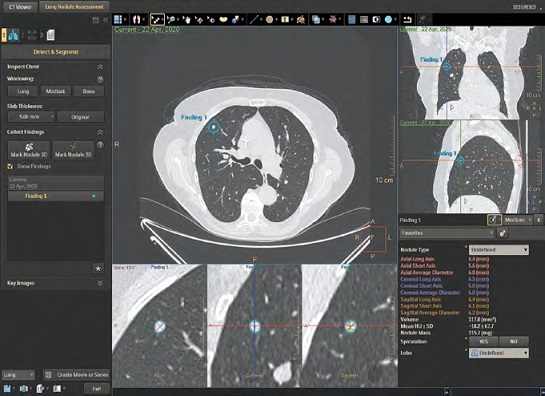
V praxi již máme k dispozici a klinickému použití řadu nástrojů pomáhajících zrychlit hodnocení nebo získat další informace z obrazových dat. Asi nejběžnější jsou prostorové rekonstrukce – na prvním místě skeletu, dále pak především angiografické rekonstrukce – zobrazení cév (obr. č. 2). Nadstavbou prostorových rekonstrukcí je pak segmentace a volumetrie – měření objemu některých orgánů, nejčastěji jater, s možností plánování radiologické intervence (obr. č. 3). V současnosti je běžné využití semiautomatických nebo automatických modulů, které jsou přímo z radiologických dat/řezů schopné extrahovat tkáň jater (změřit její objem), po definici některých anatomických bodů dokážou provést automatické segmentace (rozlišení jaterních segmentů) a případně zjistit podíl funkčního parenchymu a nefunkčního objemu jiné tkáně (např. metastázy, jizvy atd.). Kombinací cévního a objemového hodnocení jsou pak nástroje na hodnocení srdce (obr. č. 4), které mohou nahradit diagnostickou část kardiointervenčních výkonů. Další aplikací automaticky generovaných prostorových rekonstrukcí v klinické praxi je tzv. virtuální kolonoskopie (obr. č. 5). Tato využívá 3D rekonstrukčního algoritmu, který dokáže řezy tlustého střeva z CT vyšetření proměnit na prostorový model, kterým procházíme podobně jako endoskopista při klasické kolonoskopii tlusté střevo. Kromě toho, že je technika pro pacienta bezkontaktní, další výhodu představuje pouze limitovaná příprava pacienta před vyšetřením. Virtuální kolonoskopie totiž nevyžaduje kompletní vyprázdnění pacienta, zbylý obsah tlustého střeva je označen kontrastní látkou, kterou pacient přijímá před vyšetřením. Tento značený obsah (při technice zvané faecal tagging) počítač dokáže automaticky odečíst a hodnotitel prochází po „prázdném“ střevu. Pokročilé výpočetní algoritmy a umělá inteligence navíc dokážou rozpoznat podezřelé léze charakteru polypů a radiologovi místa výskytu barevně označí. Moduly CAD (computer aided diagnosis) zvýší citlivost k rozpoznání patologických změn v průběhu hodnocení, všechna počítačem označená místa však musí být zhodnocena i lidským okem. Techniky CAD, resp. počítačem asistované diagnózy využívané například i při analýze plicních uzlů (obr. č. 6), mají potenciál ve screeningu onkologických onemocnění. Obecně screeningová vyšetření patří aktuálně mezi nejlepší a nejvíce prozkoumaná využití strojového učení, zvláště kvůli velkému objemu dostupných dat.
Nejvýznamnějším zobrazovacím screeningovým vyšetřením je v současné době mamografie, kde lze uvést software Transpara od ScreenPoint Medical (schválený americkou FDA). Umělá inteligence je trénovaná na více než jednom milionu již zhodnocených případů, což odpovídá přibližně 100–150 letům intenzivního studia případů pro jednoho radiologa. Program je schopen zvýšit citlivost hodnocení samotným radiologem opět označením podezřelých míst přímo do snímků, výhodou je zlomek času potřebného k vyhodnocení výsledku radiologem. Mamografické snímky pacientek mohou být hned po vyšetření odeslány nezávislému hodnotiteli, radiolog zhotovující definitivní popis může pomoc počítače okamžitě využít. V budoucnu díky výše uvedenému budeme schopni přesněji vyhodnotit více případů v průběhu standardního času a zkrátit čekací doby pro vyšetření. Velmi intenzivně probíhá výzkum i na poli urgentní medicíny. Opět v průběhu času, než pacient odejde z vyšetřovacího prostoru CT pracoviště, výpočetní algoritmy pracující na vzdálených serverech dokážou data zanalyzovat a vyslat signál do provozu o podezření na nebezpečný nález. Pacienti, u nichž počítač najde krvácení, volný vzduch v dutině břišní či pohrudniční dutině nebo sraženiny v cévách, se dostávají k radiologovi jako první. Při zahlcení provozu diagnostických pracovišť tato tzv. prioritizace nálezů nabírá na významu. Z mnoha firem věnujících se hodnocení CT a MR vyšetřením lze zmínit alespoň společnost Aidoc. Ve stadiu výzkumu a experimentů či již čerstvého schválení do praxe je aktuálně až nepřeberné množství dalších možných uplatnění „počítačového oka“ umělé inteligence v radiodiagnostice, a to pro všechny modality. Pro ilustraci lze uvést několik příkladů. Ve skiagrafii detekce fraktur skeletu,6 vyhledávání ložisek a identifikace obvyklých patologií na snímku hrudníku,7,8 rozpoznání a odstupňování artrózy kolenního kloubu.9 Pro MR a CT obecně automatické volumetrie a segmentace orgánů,10,11 diferenciace lymfatických uzlin,12 diferenciální diagnóza ložisek dle postkontrastního sycení,13,14 detekce intrakraniálního krvácení.15 Mimo pomoc při diagnóze může být umělá inteligence užitečná i při vlastním vyšetření, především CT, k optimalizaci dávky záření16 a obrazové rekonstrukce.17
Neméně významná je také možnost automatického plánování a objednávání pacientů dle nálezů na zobrazovacích metodách či jiných paraklinických vyšetřeních. Rozšíříme-li pohled na budoucnost zpracování a využití medicínských dat i v jiných oborech a zejména multidisciplinárně, pak výborným příkladem je péče o onkologického pacienta, kde se úzce kombinují nálezy zobrazovacích vyšetření, histopatologického a genetického nálezu, neopomenutelně i ostatních klinických a paraklinických oborů. Integrace všech specializovaných dat je klíčem k co nejlepší péči a individualizované léčbě pacienta. Jako nástroje pro sjednocení a asistenci při rozhodování se zřejmě budou čím dál více uplatňovat aplikace založené na umělé inteligenci, které dokážou data individuálního pacienta porovnat s literárními daty podobných skupin pacientů. Pohled stroje na nejen obrazová data může přinést nový rozměr jejich využití a získání dalších, lidským okem nepostřehnutelných informací pro léčbu pacienta. Téměř kompletní digitalizace a počítačové zpracování medicínských dat nepřináší pouze výhody v podobě kvalitnější a rychlejší komunikace a péče o pacienta, ale i nová rizika. Asi nejvýraznějším z rizik je závislost zdravotnických zařízení na počítačových systémech, které mohou být napadeny a zablokovány hackerským útokem, jak bylo demonstrováno v posledních letech na několika zdravotnických zařízeních v České republice. Kromě zablokování a ztráty dat, nebezpečných především pro zdravotnický systém, usnadňuje digitální forma a její vzdálené hodnocení jejich kopírování a zneužití, což může výrazněji poškodit pacienta jako jednotlivce. Počínající rozvoj pomoci až autonomie umělé inteligence při pomoci s diagnózou může vést k příliš velkému spoléhání se na stroje a ke vzniku
nových chyb. Důležitý je i etický aspekt využití vlastní umělé inteligence v medicíně. Větší a aktuálnější problém představuje obrovské množství medicínských informací volně dostupných na internetu, jejichž kvalita, pravdivost a ověřitelnost jsou více než problematické.
Závěrem lze říct, že data ve zdravotnictví jsou nyní dostupnější než kdykoliv předtím, lze je vytvářet již dle definovaných standardů, archivovat, analyzovat lokálně i vzdáleně. Příkladem, jak využít pomoc počítačů, resp. umělou inteligenci pro ostatní specializace, může být obor zobrazovacích metod. Přestože jsou snímky z pohledu množství dat náročné na zpracování, pokročilé vyhodnocovací systémy dokážou diagnózy zpřesnit, zkrátit dobu k získání definitivního výsledku, zvětšit kapacitu diagnostických úseků. Nezbývá než doufat, že i medicína budoucnosti nebude postrádat kromě precizní strojové práce jistý lidský faktor.