Onemocnění COVID-19, které způsobuje virus SARS-CoV-2, se objevilo již před rokem a půl. Od té doby zcela zásadně vzrostlo množství známých relevantních vědeckých poznatků. V klinické diagnostice se nyní uplatňuje multimarkerový přístup, který se vedle konvenčních analytů, jako je CRP, D-dimer, srdeční troponiny nebo krevní obraz, opírá i o modernější, nebo dokonce o teprve na trh vstupující markery. Příkladem mohou být zejména v intenzivní péči využívaný interleukin-6 (IL-6), prokalcitonin (PCT) nebo growth differentiation factor-15 (GDF-15). O multimarkerovém klinickém přístupu v diagnostice a léčbě COVID-19 se hovořilo také na letošním virtuálním kongresu České kardiologické společnosti (ČKS).
Téma využití markerů zánětu při onemocnění COVID-19 přiblížil MUDr. David Rajdl, Ph.D., z Ústavu klinické biochemie a hematologie LF UK a FN Plzeň. „Cílem prognostických markerů je identifikovat ty nemocné, kteří jsou ve vážném riziku těžkého průběhu, a adekvátně u nich eskalovat léčbu. Mezi takové parametry u COVID-19 patří při příjmu odebrané D-dimery, srdeční troponiny, IL-6, PCT, poměr neutrofilů a leukocytů, nebo nověji třeba GDF-15. Některé tyto markery se vedle prognostikace uplatňují také v rozpoznání konkrétní klinické situace. Například u pacientů s náhlým zvýšením PCT pravděpodobně dochází k bakteriální koinfekci, u pacientů s elevací IL-6 se může rozvíjet cytokinová bouře. Zánětlivé markery se přitom tvoří v reakci na přítomnost PAMP (Pathogen Associated Molecular Patterns) v organismu a jsou tak do jisté míry nespecifické, každý nicméně reaguje na různé noxy různě. Obecně dochází při kontaktu s PAMP k aktivaci makrofágů, které následně uvolňují IL-6. IL-6 spouští v tkáních syntézu PCT a později převážně v játrech syntézu CRP.
IL-6 stoupá velmi časně s rychlou dynamikou vzestupu a nejprve podobně rychlým poklesem, později přecházejícím do plató fáze. IL-6 je tak vhodný především k diagnostice a prognostikaci. Záhy po IL-6 stoupá prudce také PCT, při účinném zaléčení jeho koncentrace rovněž prudce klesá. Oba analyty reagují na přítomnost patogenu velmi pružně, PCT pružně i klesá, je tudíž vhodný k monitoringu účinnosti léčby, přičemž nabírat ho má smysl i jednou denně. Naopak koncentrace CRP je závislá na syntetické schopnosti jater, stoupá velmi pozvolna a pozvolna také klesá, například k určení účinku nasazených antibiotik je racionální kontrolní odběr až s dvoudenní latencí. Taková doba dostačuje u lehčích klinických stavů, v intenzivní péči je ale příliš dlouhá,“ komentoval své zkušenosti. Vždy nicméně platí, že laboratorní markery je třeba vnímat v širokém klinickém kontextu jak v rámci konkrétního pacienta, tak epidemické situace a že účinnější než použití izolovaných cut-off hodnot je sledování trendů. „I v tomto smyslu jsou jednotlivé markery značně rozdílné. CRP trpí na významnou interindividuální variabilitu, u konkrétního jedince se do širokého referenčního rozmezí může schovat významná změna individuální koncentrace.
Obecně vžitá cut-off hodnota 50 mg/l, kdy pod touto koncentrací je infekce virová a nad ní bakteriální, je přinejmenším značným zjednodušením skutečné situace. Vzhledem k výrazně nižší interindividuální variabilitě IL-6 a především PCT lze u těchto markerů použít k diagnostice i jejich izolované hodnoty, k elevaci navíc dochází poměrně specificky při infekční etiologii,“ uvedl MUDr. Rajdl a doplnil: „Z hlediska variability výsledků je třeba vzít na zřetel i analytickou nepřesnost. Zkombinováním schopnosti testu podávat stabilně precizní výsledek a šíře intraindividuální variability dojdeme k ukazateli RCV (Reference Change Value). Ten označuje míru změny, která už je klinicky významná. RCV je u CRP a PCT relativně vysoký – kolem 100 %, koncentrace se tedy k dosažení významné změny musí zdvojnásobit. U IL-6 postačuje k významnosti změna o 50 %. Hodnotit je třeba i bias*. Ne všechny kity jsou stejné a zejména u IL-6 neexistuje jednotný mezinárodní standard pro jeho stanovení. Proto nelze například slepě srovnávat číselné výsledky v jednotlivých studiích. Nejčastěji používanou metodou je přesné stanovení pomocí Brahms-odvozených setů, mezi které patří kity od společnosti Roche.
MUDr. Rajdl zdůraznil, že prokalcitonin (PCT) je vhodný k diagnostice a monitoraci léčby. Jeho neinfekční zvýšení jsou vzácná a zahrnují kardiochirurgické zákroky, těžké popáleniny, multiorgánové selhání nebo medulární karcinom štítné žlázy. Riziko systémové bakteriální nebo mykotické infekce je při koncentraci pod 0,5 ug/l nízké, do 2,0 ug/l vysoké, hodnoty nad 2,0 odpovídají sepsi a nad 10,0 ug/l septickému šoku. Při stanovení nižší cut-off hodnoty stoupá senzitivita testu a naopak klesá specificita a vice versa. Například pro PCT je senzitivita pro zachycení bakteriální koinfekce při použití cut-off hodnoty 0,25 ug/l asi 90 % a specificita jen 46 %, relativně mnoho nemocných je falešně pozitivních. Naopak při použití cut-off 1,0 ug/l klesá senzitivita na 48 %, specificita ale dosáhne 96 %, problémem je potom falešná negativita. V reálné klinické situaci je nicméně třeba zvážit aktuální prevalenci onemocnění. „Při vysoké prevalenci totiž stoupá pozitivní prediktivní hodnota testu, při nízké prevalenci zase jeho prediktivní hodnota negativní. V konkrétním případě COVID-19 je prevalence bakteriální koinfekce při příjmu relativně nízká a negativní PCT tak velmi pravděpodobně znamená, že není přítomná, vyšší koncentrace PCT na hranici referenčního rozmezí má naopak výpovědní hodnotu spíše nižší. Mezi 10.–16. dnem hospitalizace je ale bakteriální koinfekce velmi prevalentní až u poloviny pacientů.
Význam negativního PCT pro vyloučení koinfekce tak klesá, naopak stoupá význam pozitivního testu. V reálné praxi je nicméně vždy namístě korelace s klinickým stavem konkrétního nemocného,“ vysvětlil MUDr. Rajdl a pokračoval: „IL-6 je z neinfekčních příčin zvýšen jen výjimečně, jedná se o náhlé příhody břišní, pankreatitidy a některé autoimunity. Při použití kitů od firmy Roche odpovídá koncentrace při bakteriální infekci zpravidla 100–200 ng/l, při cytokinové bouři je ale mnohem vyšší. Význam při COVID-19 je především prognostický, což uvádí například loňská metaanalýza Coomes et al. Podle ní je u pacientů s komplikovaným COVID-19 koncentrace IL-6 asi 2,9x vyšší než u nekomplikovaných nemocných. Rozdíl koncentrace mezi nemocnými, kteří vyžadují nebo nevyžadují intenzivní péči, byl asi 3,2násobný. IL-6 je indikovaný zejména u nemocných s velmi rychle probíhající infekcí, hodí se k predikci mortality, a to především v kombinaci s ostatními klinickými skórovacími systémy.“ Problematice markerů v kontextu kardiovaskulárního systému a trombembolické nemoci se na setkání věnoval prof. MUDr. Martin Hutyra, Ph.D., z I. interní-kardiologické kliniky LF a FN Olomouc. „Vliv infekce virem SARS-CoV-2 na kardiovaskulární systém je komplexní a projevuje se na základě mnoha patofyziologických mechanismů současně. Svůj podíl na poškození organismu má systémový zánět, prokoagulační stav, aktivace sympatiku, hypoxie, endoteliální poškození a přímý negativní efekt virových partikulí na buňky. Vzhledem k pluripotentnímu* působení viru můžeme k diagnostice, prognostikaci a monitoraci pacientů použít do jisté míry globální markery kardiálního poškození, především srdeční troponiny. Markery se používají také k odhalení komplikací onemocnění. Prognózu hospitalizovaných nemocných s COVID-19 potom nejlépe určuje do klinické praxe nově vstupující analyt GDF-15, který komplexně odráží stav poškození kardiovaskulárního systému. Koncentrace GDF-15 nezávisle souvisí s virémií, tíží průběhu i mortalitou.
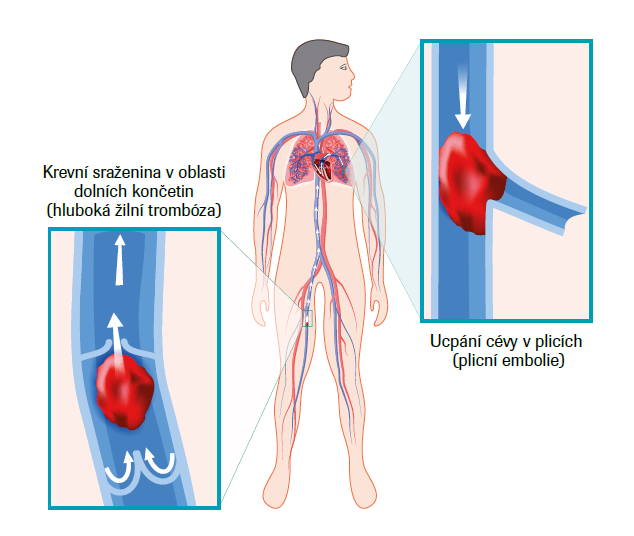
V oblasti monitoringu koagulačních parametrů se uplatňuje hodnocení koncentrace trombocytů, D-dimerů, protrombinového času a dalších. Například koncentrace D-dimerů při příjmu koreluje podle některých prací s prognózou a lze podle ní predikovat profit nemocných z různých profylaktických antikoagulačních strategií,“ popsal. V úvodní fázi pandemie byla prevalence trombotických komplikací u nakažených nemocných obrovská (asi u jedné třetiny pacientů na JIP), postupně došlo k jejímu mírnému snížení z ne zcela jasných příčin. Vedle důrazu na profylaxi se na něm pravděpodobně podílí i shift* v biologických vlastnostech převládajících mutovaných variant SARS-CoV-2. Nemocné postihují makrovaskulární trombózy v tepnách i žílách (PE, končetinová ischemie, infarkt myokardu) i mikrotrombotizace. Běžná incidence plicní embolie (PE) v naší populaci je asi 100 000 až 200 000 případů ročně, během pandemických špiček ale stoupala. I proto se CT-angiografie* (CT-AG) plicnice stalo standardním vyšetřením u většiny pacientů, kteří jsou kvůli COVID-19 přijati do intenzivní péče. „Za patofyziologií žilního tromboembolismu (VTE) stojí již notoricky známá Virchowova triáda poškození endotelu, hemostázy a hyperkoagulačního stavu, všechny její komponenty jsou při COVID-19 akcentovány. PE ovšem zabírá široký klinický význam, může se jednat o incidentní nález bez jakéhokoliv hemodynamického dopadu na straně jedné, nebo o emergentní příhodu vyžadující kardiopulmonální resuscitaci pro obstrukční kardiogenní šok na straně druhé. Léčba se opírá u většiny pacientů o systémovou trombolýzu, respektive antikoagulaci, u některých pacientů se uplatňují metody chirurgické,“ popsal své zkušenosti prof. Hutyra.
VTE postihuje pacienty nejčastěji časně po přijetí, respektive přijetí na JIP, postupně jeho riziko klesá a po propuštění sice přetrvává, je ale výrazně nižší. U řady pacientů se navíc objevuje i navzdory probíhající účinné antikoagulaci. „V klinických studiích se nicméně zatím nepotvrdilo, že by agresivnější dávkování vedlo ke zlepšení prognózy,“ komentoval prof. Hutyra a pokračoval: „V diferenciální diagnostice je od koagulopatie spojené s COVID-19 nutno odlišit diseminovanou intravaskulární koagulaci (DIC)*. I zde pomáhají laboratorní markery. Při COVID-19 koagulopatii je protrombinový čas normální nebo jen mírně prodloužený, koncentrace trombocytů je buď normální, nebo dochází k trombocytóze, zvýšené jsou koncentrace fibrinogenu, D-dimerů, faktoru VIII a von Willebrandova faktoru. To naznačuje, že nedochází k výraznější konzumpci koagulačních faktorů. Klinicky je hlavním znakem COVID-19 koagulopatie a trombóza, hlavním znakem DIC potom krvácení.“
Z praktického hlediska je základem stanovit klinickou pravděpodobnost PE podle stratifikačního skóre PESI* a dále pokračovat podle doporučení Evropské kardiologické společnosti (ESC) jako při PE jiné etiologie. U nemocných s COVID-19 celý proces urychluje, že se u většiny nemocných v intenzivní péči CT-angiografie provádí už automaticky. Z profylaxe VTE profitují zejména pacienti s těžkým průběhem, u nemocných se středně závažným a lehkým průběhem je její použití sporné. V současnosti je v českém prostředí zavedený úzus, že antikoagulační profylaxe se podává většině hospitalizovaných pacientů s COVID-19, v domácích podmínkách indikovaná
není. Kardiovaskulárnímu poškození při COVID-19 se na setkání věnoval doc. MUDr. Tomáš Kovárník, Ph.D., z II. interní kliniky kardiologie a angiologie 1. LF UK a VFN v Praze. „Jedná se o obousměrný vztah.
Kardiovaskulární onemocnění v osobní anamnéze zvyšuje riziko vážného průběhu COVID-19 a zároveň onemocnění COVID-19 vede k dekompenzaci základních kardiovaskulárních onemocnění. Pacient se tak může dostat do bludného kruhu, kdy jedna patologická jednotka zhoršuje průběh druhé a vice versa. Pacienti, u kterých se rozvine během COVID-19 kardiální postižení, mají oproti ostatním asi dvojnásobnou mortalitu. SARS-CoV-2 sice může přímo poškodit buňky myokardu, podle studií k tomu ale příliš nedochází. Myokard je nicméně velmi často poškozený nepřímo nepoměrem mezi zvýšenou spotřebou kyslíku při zánětlivém stavu a naopak sníženou dodávkou při poškození plic. Pacienti jsou tak náchylní k infarktu myokardu 2. typu, ve zvýšené míře dochází také k destabilizaci aterosklerotických plátů a trombózám, spojeným s infarktem 1. typu. Srdeční sval kromě toho postihuje zánět, dochází k autoimunitnímu poškození a rozvoji myokarditid, většinou s netypickou makrofágovou infiltrací. Zajímavý je také vliv epikardiálního tuku, který je s myokardem morfologicky i funkčně velmi úzce spojený. Jedná se o metabolicky velmi aktivní tkáň se silně prozánětlivým potenciálem, což může vysvětlovat horší průběh COVID-19 u obézních osob. Na mikrovaskulární úrovni endotelu naopak nabývá na významu přímé poškození virovými partikulemi. Endotel je souhrnně obrovský orgán s vysokou expresí molekuly ACE-2 na membráně. Při jeho zasažení dochází k aktivaci zánětlivé odpovědi a koagulačních mechanismů, což může spustit těžko zvladatelný septický stav,“ vysvětlil.

Hypoxie, sepse, systémový zánět, trombotické komplikace a PE a stresové kardiomyopatie a myokarditidy vedou k elevaci srdečních troponinů. Troponiny jsou do jisté míry markerem obecného poškození myokardu, nejsou specifické jenom pro koronární patologie při typickém infarktu myokardu a elevované mohou být i při renálním selhání nebo cévní mozkové příhodě. „Zvýšení jejich koncentrace tak nemusí u kriticky nemocných pacientů s COVID-19 automaticky znamenat nutnost provedení koronarografie, nutné je uvážení dalších klinických parametrů. Srdeční troponiny jsou v tomto kontextu používány spíše jako prognostický marker, který je při elevaci spojen s horším průběhem, respektive mortalitou. Pacienti s elevací srdečních troponinů mají zároveň vyšší koncentrace zánětlivých markerů včetně leukocytů, CRP, IL-6 nebo ferritinu. Vypadá to tak, že mezi poškozením myokardu a mírou systémového zánětu existuje úzký vztah,“ uvedl doc. Kovárník a pokračoval: „Podle loňské práce Huang et al. z JACC CV Imaging se ale ukázalo, že situace může být složitější. Relativně mladé kohortě nemocných s průměrným věkem 38 let bylo provedeno srdeční MRI* průměrně po 47 dnech od prodělání COVID-19. Pozdní sycení gadoliniem se objevilo asi u třetiny souboru, edém myokardu až u 60 % a z pacientů, u kterých byly na MRI pozorovány strukturální změny, z toho 38 % z nich mělo za hospitalizace negativní koncentrace srdečního troponinu. U části z nich se přitom jednalo i o myokardiální fibrózu a lze tak předpokládat, že časem dojdou až do srdečního selhání.“
Užitečným nástrojem je podle doc. Kovárníka také sériové měření NT-proBNP. U nemocných s COVID-19 se totiž ukázalo, že zatímco u pacientů, kteří zemřou, jeho koncentrace postupně pouze stoupala, u vyléčených pacientů nejprve stoupala, pak ale dosáhla vrcholu a začala zase klesat. I izolované měření NT-proBNP má při onemocnění COVID-19 prognostický význam. „NT-proBNP ale nebude nabývat na významu jenom v akutní fázi. Vzhledem k přetrvávajícímu myokardiálnímu poškození se u některých vyléčených pacientů bude rozvíjet chronické srdeční selhání. Roční výskyt MACE* u osob po COVID-19 se zatím pohybuje někde mezi 4–6 %, u nemocných s dysfunkcí levé komory dokonce kolem 11 %. A právě diagnostika a monitorace léčby se u těchto pacientů budou o NT-proBNP opírat,“ dodal doc. Kovárník.