Úvod
Karcinom štítné žlázy je nejčastější endokrinní malignita, představuje asi 1 až 1,5 % všech zhoubných nádorů, u žen jde o pátý nejčastější nádor.1 Jde o jeden z mála nádorů, u kterého je v posledních letech dokumentován velký nárůst incidence, a to jak v Evropě, tak i v ostatních částech světa. Dochází hlavně k nárůstu

diferencovaných karcinomů štítné žlázy (DTC), které představují okolo 90 %. Diferencované nádory štítné žlázy zahrnují papilární karcinom a folikulární karcinom. Nárůst incidence se týká zejména mikrokarcinomů, nádorů o velikosti do 10 mm, a nízkorizikových karcinomů, velikost do 20 mm. V současné době je DTC považován za nádor s nejrychleji rostoucí incidencí.2 V nárůstu incidence zaujímá čtvrté místo (ještě v roce 1990 se umístil jako čtrnáctý) a patří mezi nejrozšířenější typ tumorů. Tento nárůst incidence se zdá být tak stabilní, že lze předpokládat, že se DTC od roku 2019 stane třetí nejčastější rakovinou u žen všech věkových kategorií. V České republice je zdokumentováno, že výskyt rakoviny štítné žlázy neustále roste. Od začátku roku 1980 se zvýšil čtyřikrát. Jde o vyšší výskyt než ve většině ostatních evropských zemí, zároveň se řadíme mezi země s průměrnou a klesající úmrtností na toto onemocnění.3 Ondrušová a kol. publikovala v roce 2014 o incidenci karcinomů štítné žlázy na Slovensku.4
Zvýšený počet nových karcinomů někteří odborníci spojují se zvýšenou diagnostickou intenzitou5 a častějším využíváním citlivých diagnostických postupů, včetně ultrazvuku. Co se týká štítné žlázy, ultrazvuk a cytologická vyšetření pomáhají zjistit malé asymptomatické nádory štítné žlázy. Pouze 40 % uzlů štítné žlázy menších než 1,5 cm v maximálním průměru je objeveno při fyzikálním vyšetření. Jiní odborníci se domnívají, že jde o skutečný nárůst podmíněný prostředím a změnami životního stylu. K nárůstu rakoviny štítné žlázy dochází také téměř výhradně u papilárních nádorů, pokud by však byl nárůst dán lepší detekcí, narůstaly by i ostatní histologické typy karcinomů štítné žlázy.6
Pár klinických poznámek
V rámci včasné diagnostiky je nesmírně důležité u DTC provedení důsledného předoperačního hodnocení uzlů ve štítné žláze. V případě podezření na karcinom je nezbytná kvalitní chirurgická léčba provedená bez komplikací a v dostatečném rozsahu (totální tyreoidektomie). Podle výsledku definitivní histologie a přítomnosti rizikových faktorů je pak pacient buď předán k dispenzárnímu sledování bez nutnosti léčby radiojodem (jde většinou o pacienty s velmi nízkým rizikem), nebo je mu doporučeno následné podání tyreoablační dávky radiojodu. Mezi rizikové faktory, po kterých musí endokrinolog aktivně pátrat a které mají souvislost se vznikem karcinomu štítné žlázy, patří věk do 20 a nad 70 let, pohlaví (karcinom je 4x častější u žen), předchozí radiační zátěž, pozitivní rodinná anamnéza karcinomu, předchozí strumektomie bez adekvátní substituční léčby, jiná benigní onemocnění štítné žlázy, dlouhodobá léčba tyreostatiky, růst tyreoidálního uzlu, změna palpačního nálezu, zvětšené spádové lymfatické uzliny, stridor, mechanický syndrom, jodový deficit, protrahovaná (i preklinická) hypotyreóza. Tím ale úkol endokrinologa nekončí.

Vzhledem k tomu, že byly pozorovány pozdní recidivy i po 30 letech od komplexní léčby, je nezbytné nemocné doživotně sledovat. V průběhu dlouhodobého sledování nemocných hraje významnou roli diagnostická radiojodová celotělová scintigrafie (RJ WBS), úloha tyreoglobulinu, dobrá kompenzace hypotyreózy, nález protilátek proti tyreoglobulinu (TgAb) a sonografické vyšetření krku. Jsou vypracovány podrobné protokoly pro včasné a dlouhodobé sledování, pro léčbu lokálních recidiv a vzdálených metastáz. Téměř u 50 % pacientů metastazuje papilokarcinom štítné žlázy do krčních lymfatických uzlin; frekvence metastáz roste s velikostí a extratyreoidální propagací primárního nádoru. Z tohoto důvodu musí operaci předcházet sonografické posouzení nejen vlastního parenchymu štítné žlázy, ale i spádových mízních uzlin. Případnou metastatickou infiltraci uzlin lze ověřit cílenou tenkojehlovou aspirační biopsií uzliny (FNAB) s následným cytologickým vyšetřením, popř. s měřením Tg ve výplachu jehly použité pro aspiraci.
Jiné zobrazovací techniky – výpočetní tomografie (CT), magnetická rezonance (MR) či pozitronová emisní tomografie (PET) – nepřinášejí více informací, mohou však být požadovány u pacientů s klinickými známkami lokálního šíření nebo při podezření ze vzdálených metastáz. Laryngotracheoskopie a ezofageální endoskopie jsou indikovány u lokálně agresivních karcinomů s příznaky extratyreoidální invaze.
Tyreoglobulin – vysoce specifický tyreoonkologický marker
Tyreoglobulin (Tg) je 660 kDa velký glykoprotein, který je za normálních okolností uložen ve folikulárním koloidu štítné žlázy, kde působí jako substrát pro tvorbu hormonů štítné žlázy. Je produkován nejen benigními, ale i nádorově změněnými buňkami štítné žlázy. Stává se velmi dobrým nádorovým markerem u pacientů
s karcinomem štítné žlázy7, zejména po odstranění veškeré tyreoidální tkáně totální tyreoidektomií a následným podáním radiojodu.8 Tyreoglobulin je přítomen v séru normálních zdravých jedinců a jeho hladina může být zvýšena u řady poruch, které poškozují tkáň štítné žlázy. Zvýšené hladiny tyreoglobulinu v oběhu byly popsány u řady stavů týkajících se štítné žlázy včetně Hashimotovy choroby, Gravesovy choroby, adenomu štítné žlázy, subakutní tyreoiditidy a karcinomu štítné žlázy.
V průběhu let se podařilo zvýšit citlivost a přesnost Tg testů, a to o několik řádů. V současné době je Tg měření v kombinaci s ultrazvukem krku považováno za optimální pro sledování nemocných s DTC. Nicméně až do nedávné doby – z důvodu omezené citlivosti Tg testů pro detekci menších ložisek tumoru – bylo nutné pro získání klinicky použitelných hodnot provést dostatečnou stimulaci endogenní produkce Tg vysokou sérovou koncentrací TSH pomocí nákladné injekce rekombinantního lidského TSH (rhTSH) nebo dosažení hluboké hypotyreózy po čtyřtýdenním vysazení substituční léčby levothyroxinem (LT4). K dalšímu zlepšení v testovací technologii došlo v poslední době zavedením nových, vysoce citlivých Tg (hsTg) testů. S rostoucím počtem studií se zdá, že jsou tyto testy natolik citlivé, že nevyžadují nutnost TSH stimulace u většiny pacientů s DTC. Proto zavedení a rozšíření těchto testů do klinické praxe může vést i ke snížení nákladů na sledování nemocných s DTC, kterým se rovněž zvyšuje komfort péče tím, že není nutné podstoupit hypotyreózu.
Vedle sledování Tg je nezbytné vyšetřovat i protilátky proti tyreoglobulinu (TgAb). Sérové hladiny TgAb nekorelují přímo s nádorem, ale spíše ukazují na aktivitu imunitního systému. Kromě toho pouhá přítomnost TgAb v séru doposud přesvědčivě neprokázala, že by korelovala s horší nebo lepší celkovou prognózou. TgAb však může být použit jako „náhradní nádorový marker“. U pacientů s vysokou koncentrací TgAb na počátku léčby dochází obvykle k pomalému TgAb poklesu v průběhu let (nemusí být dosaženo plné TgAb negativity). Trvalá TgAb negativita dokazuje úspěšnou léčbu. Naopak přetrvávání TgAb nebo jeho vzestup mohou být známkou vzplanutí aktivního onemocnění.9,10
Klinický dopad nových, vysoce citlivých Tg testů
Panuje všeobecná shoda, že stanovení Tg je důležitou a citlivou metodou pro monitorování pacientů s DTC a pro průkaz přítomnosti zbytkového nebo recidivujícího onemocnění po celkové tyreoidektomii a 131I ablaci zbytků. Překážka pro bezpečné stanovení koncentrace Tg k posouzení remise dosud vycházela z nedostatečné citlivosti souprav Tg, a proto bylo nutné provádět stimulaci TSH. „Negativní“ Tg stanovení po TSH stimulaci v kombinaci s negativním klinickým vyšetřením, negativní sonografií krku – a pokud bylo ještě doplněno dalšími zobrazovacími metodami s negativním nálezem – předpovídalo velmi nízké riziko recidivy, a to jak u nízkorizikových, tak i u vysoce rizikových pacientů.11,12
Ve studii Giovanella et al.13 dosáhla klinická citlivost pro detekci recidivy karcinomu 92 % za použití testu Tg s funkční senzitivitou (FS) 0,4 μg/L, zatímco specifičnost se nezměnila. V další studii od stejné skupiny stanovení koncentrace Tg nestimulovaného v séru vykazovalo 96% negativní prediktivní hodnotu (NPV) ve 117 případech s nízkým rizikem DTC, která se zvýšila na 99 % v kombinaci se sonografií krku. Byla provedena řada dalších studií, které prošetřily diagnostický význam bazální sérové koncentrace hsTg při sledování pacientů s DTC. Pacienti s nízkou bazální detekovatelnou koncentrací hsTg (tj. v rozmezí 0,1 až 1 μg/L) mohou být považováni za pacienty bez příznaků choroby. Současné poznatky svědčí o tom, že Tg > 2 ng/mL po stimulaci TSH je velmi citlivým markerem pro identifikaci pacientů s přetrvávajícím tumorem. Pacienti s bazálním Tg < 0,1 ng/mL, za použití hsTg, zřídka měli Tg > 2,0 ng/mL po TSH stimulaci.14
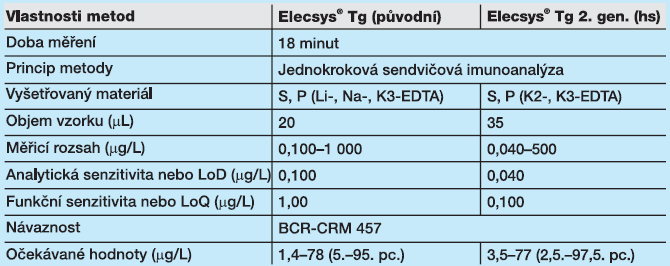
Naše pracoviště zavedlo stanovení tyreoglobulinu hs do rutinní praxe během roku 2014. Na počátku byla provedena kontrolní studie u 93 pacientů s diferencovaným karcinomem štítné žlázy, kteří byli po totální tyreoidektomii a u nichž byl stanoven tyreoglobulin po předchozí přípravě rhTSH. Koncentrace tyreoglobulinu byla stanovena 1. generací (původní Tg) a 2. generací kitů (hsTg). Popis „high sensitive“ metody a její porovnání s původní metodou ukazuje tabulka č. 1. První odběr byl proveden před podáním 1. dávky rhTSH se stanovením TSH, FT4, Tg, TgAb. Druhý odběr byl proveden 24 hodin po podání 2. dávky rhTSH. Výsledky nízkých hladin Tg zcela korelovaly s předpokládaným nálezem remise. Důležitý je kvantitativní limit, který klesl na 0,100 (je to nejmenší detekovatelná hodnota změřená s max. chybou 20 %).
Shrnutí
Jak již bylo řečeno, diagnostické a léčebné nástroje u pacientů s DTC se v posledních letech značně zlepšily (senzitivní metody měření sérového tyreoglobulinu hsTg, sonografie krku, příprava k léčbě radiojodem pomocí rhTSH), což umožňuje provádět méně invazivní a pacienty lépe tolerované zákroky. Vzhledem k již popsanému výraznému nárůstu nových karcinomů štítné žlázy je proto nezbytné zavést ekonomicky výhodný a klinicky plně dostačující systém kontrol při vyhledávání případných recidiv onemocnění. Zavedení vysoce senzitivního tyreoglobulinu lze tedy považovat za velmi přínosné. Podle posledních studií je za riziko recidivy považována koncentrace bazálního tyreoglobulinu nad 0,15 μg/L. Ve většině retrospektivních studií bylo potvrzeno, že tyto koncentrace jsou velmi senzitivní a specifické pro včasnou detekci recidivy nemoci u pacienta po chirurgické a radiojodové tyreoablaci, při současném negativním sonografickém vyšetření.